Препарат от молочницы и дисбактериоза
Содержание
- 1 Препарат от молочницы и дисбактериоза
- 1.1 Как отличить молочницу и дисбактериоз?
- 1.2 В чем схожесть этиологии?
- 1.3 Чем вызваны дисбактериозы?
- 1.4 Симптомы кандидозов
- 1.5 Как использовать пробиотики при молочнице и после лечения?
- 1.6 Что представляют собой пробиотики?
- 1.7 Показания
- 1.8 Можно ли применять пробиотики?
- 1.9 Лучшие препараты
- 1.10 Пробиотики при кандидозе: отзывы
- 1.11 Беспокоит молочница?
Как отличить молочницу и дисбактериоз?
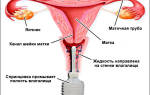
Два заболевания дисбактериоз и молочница, вызваны одним микроорганизмом — грибком Candida. Их развитие — один из первых признаков ослабления работы иммунной системы человека и возникновения нарушения в работе гормональной системы. Как нарушение микрофлоры кишечника может вызвать кандидозный вагинит, так и не вылеченная вовремя молочница может распространиться на кишечник. Избавиться от дисбактериоза можно, пройдя противогрибковое лечение и соблюдая диету.

В чем схожесть этиологии?
Микрофлора кишечника содержит несколько сотен видов микроорганизмов, включая кишечную палочку, грибок Candida, простейшие микроорганизмы.
Организм каждого человека в первые минуты жизни заселяют миллиарды микроорганизмов. Они живут, размножаются, выделяют продукты своей жизнедеятельности — метаболиты. Называют их условно-патогенными микроорганизмами. Их роль в теле человека — не дать развиться патогенным микробам. Рост самих условно-патогенных микроорганизмов ограничен специфическими клетками иммунной системы.
Условие для развития грибка и превращение его уже в патогенный микроорганизм создают:
- заболевания эндокринной системы;
- избыток сладкой продукции в рационе,
- прием гормональных контрацептивов;
- ослабление иммунитета.
Вернуться к оглавлению
Кандидозный дисбактериоз
Значение слова «дисбактериоз» можно интерпретировать как нарушение равновесия микрофлоры, а слово «кандидозный» говорит, что это нарушение было вызвано грибком Candida. Таким образом, данное заболевание — патогенное преобладание в микрофлоре кишечника дрожжевого грибка. Присутствие в кале творожистых образований помогает отличить возбудителя заболевания от других патогенов. Грибок может заполнить пространство кишки, непрестанно размножаясь (это не инвазивная форма течения заболевания). Более тяжела форма поражения — прорастание в эпителий кишечника и дальнейшее проникновение в кровоток, инвазия других органов человека (инвазивная форма). Очень важно, что инвазивная форма никогда не возникнет у здорового человека.
Дисбактериоз как причина молочницы влагалища
При имеющемся поражении кандидоза кишечника, заражение слизистой влагалища женщин не является сложным, важно своевременно провести лечение под наблюдением врача. Кроме того, в норме влагалищная микрофлора может содержать грибок в небольшом количестве. Заболевание начинает прогрессировать при кандидозе кишечника в 2-х случаях.
- Происходит проникновение грибковой инфекции из кишечника во влагалище.
- Борьба организма с дисбактериозом вызвала ослабление местного иммунитета и развился кандидоз влагалища.
Вернуться к оглавлению
Чем вызваны дисбактериозы?
Причины развития дисбактериоза в том, что:
- создается благоприятная среда для развития дрожжевого грибка (кислотность рН 5,8—6,5, наличие питательной сладкой среды);
- погибают микроорганизмы, угнетающие рост грибка.
 Злоупотребление сладким создает благоприятную среду для размножения патогенных микроорганизмов.
Злоупотребление сладким создает благоприятную среду для размножения патогенных микроорганизмов.
Сахарный диабет, избыток сладкой пищи, увеличивает количество питательной среды для грибка. Он питается и, соответственно, становится сильнее, угнетая других представителей микрофлоры. Лактобактерии вырабатывают молочную кислоту, которая благотворна для жизни грибка (поэтому употреблять пробиотики, содержащие лактобактерии, нужно только после противогрибковой терапии). Прием антибиотиков уничтожает вместе с патогенными микробами, «хорошие» бактерии, которые контролируют рост грибка. И основная причина — иммунитет не вырабатывает в достаточном количестве клеток и антител, способных сократить число дрожжевого грибка.
Симптомы кандидозов
Симптомы молочницы знакомы многим женщинам: зуд, жжение, раздражение слизистых оболочек. Вызывают подобные симптомы токсины грибка, которые действуют на клетки эпителия. Появляются выделения, имеющие кислый запах, похожие на творожную массу. Их можно на глаз отличить от нормальных выделений. А анализ мазка выявит нити мицелия. Отечность слизистых и раздражение вызывает дискомфорт, болезненность во время полового акта. Мужчины, болеющие кандидозом, жалуются на зуд, налет белого цвета на головке полового органа, заметны следы эрозии.
Симптомы кандидоза кишечника поданы в таблице:
Как использовать пробиотики при молочнице и после лечения?
Кандидоз – заболевание, вызванное грибковой флорой, входящей в состав естественной микрофлоры человеческого организма. Патологический процесс может локализоваться на слизистых половых органов, в кишечнике, на коже. Для лечения недуга до недавнего времени использовались преимущественно антимикотические препараты.
Пробиотики при молочнице – новое слово в терапии заболевания. Метод доказал свою высокую эффективность. Средства используются как местно, так и перорально, оказывая положительное влияние на весь организм. Так что же это за чудо-лекарства?
Что представляют собой пробиотики?
Пробиотики – вещества микробного или другого происхождения, а также живые микроорганизмы, заселяющие человеческий организм и выполняющие важные функции. Они могут присутствовать в пищевых продуктах, а также в лекарственных препаратах.

До сравнительно недавнего времени о столь полезных веществах никто даже не задумывался. Ведь все они попадали в человеческий организм с продуктами питания в необходимых количествах. Но научно-технический прогресс настолько изменил нашу жизнь, вмешавшись даже в качество, казалось бы, натуральных продуктов, что возникла необходимость искусственного воспроизведения этих полезных элементов.
Список пробиотиков достаточно велик, но их можно условно разделить на несколько групп:
- на основе лактобактерий;
- на основе бифидобактерий;
- лакто и бифидобактерии;
- на основе бифидобактерий с добавлением других представителей этого класса.
Кром того, существует несколько разновидностей пробиотиков, используемых для лечения молочницы, дающих высокий результат:
- монокомпонентные препараты, содержащие только одну активную живую культуру;
- симбиотики – несколько групп живых культур;
- синбиотики – содержат пробиотики и пребиотики (вещества, не содержащие живые культуры, но создающие благоприятные условия для их размножения);
- комплексы пробиотиков – активные компоненты в сочетании с сорбентами.
Лечение молочницы пробиотиками проводится обязательно курсами. Причем рекомендуется принимать препараты не только во время терапии, но и после нее, для закрепления результата и устранения риска рецидива.
Показания
Нормальная микрофлора кишечника – важный фактор, влияющий на иммунную систему человека. Ведь, как известно, 80% иммунитета «создается» именно в кишечнике. Отсюда вывод – пробиотики применяются не только при молочнице, но и при ряде других острых заболеваний и системных патологий.

Список недугов достаточно велик:
- дисбактериоз кишечника – прежде всего;
- заболевания мочеполовой сферы у мужчин и женщин;
- воспалительные процессы во влагалище, в том числе бактериальные;
- разного рода аллергии;
- частые заболевания или склонность к ОРВИ, простудам;
- патологии респираторной системы;
- гельминтоз, сопровождающийся нарушением микрофлоры;
- жидкий стул или запоры;
- острые кишечные инфекции;
- хронические патологии ЖКТ;
- синдром раздраженного кишечника;
- частые стрессы и неврозы.
Эффективным будет прием пробиотиков в качестве «прикрытия» во время антибиотикотерапии. Они обеспечат сохранность здоровой микрофлоры, которая может погибнуть под воздействием антибактериальных и противовоспалительных препаратов широкого спектра действия.
Можно ли применять пробиотики?
Пробиотики для женщин при молочнице применяются как основное лечение сравнительно недавно. Некоторые специалисты вообще не рекомендуют их использовать во время острого периода, так как молочнокислая среда создает благоприятную микрофлору для размножения дрожжевых грибков.
Но последние исследования свидетельствуют о действенности этих препаратов. Однако следует знать некоторые нюансы их использования.
При молочнице
Вагинальный кандидоз отличается тем, что во влагалище создается слишком кислая среда, в которой прекрасно себя чувствуют кандиды. Поэтому применять пробиотики на основе лактобактерий не рекомендуется, так как они не могут оказать достаточно сильного подавляющего влияния на процесс размножения грибка.
Бифидобактерии или препараты с небольшим количеством лактобактерий могут использоваться в качестве основного или дополнительного лечения, но только после консультации с лечащим врачом.
Если же молочница осложнена наличием других патогенных микроорганизмов, может потребоваться назначение антибиотиков. В этом случае пробиотики будут уместны.
Дисбактериоз кишечника лечится с помощью пробиотиков очень эффективно. Но эти препараты не будут единственными в терапии любого недуга, который имеет симптомы молочницы органов ЖКТ
После лечения
А вот прием лекарственных препаратов или БАДов с живыми культурами после терапии недуга рекомендуется проводить обязательно. Таким образом, устраняется риск рецидивов, восстанавливается равновесие всех представителей микрофлоры организма.
Специалисты назначают довольно длительные курсы пробиотиков после молочницы. Эти средства помогают усилить иммунитет – как местный, так и общий.
Лучшие препараты
Современная фармакология предлагает на выбор целый перечень препаратов с живыми культурами. Они различны по составу, количеству компонентов, концентрации активных веществ. Следовательно, их действие будет несколько отличаться.
Вагинальная молочница
Сразу же предостережение! Не принимать препараты без предварительной консультации с гинекологом. Это тот случай когда «маслом кашу испортишь».

Чрезмерное употребление пробиотиков при молочнице может усугубить ситуацию, вместо ожидаемой помощи и избавления от дискомфорта.
Ацилакт
Препарат многокомпонентный, с ацидофильными лактобактериями в качестве вспомогательного вещества. Выпускается в форме суппозиториев. Курс лечения составляет от 5 до 7 дней с двукратным введением.
Аципол
Яркий представитель симбиотиков с несколькими активными компонентами в составе. Капсулы принимаются трижды в день, курс лечения определяет врач в зависимости от индивидуальных показателей пациентки.
Пробифор
Порошкообразное средство, которое перед приемом нужно разводить просто водой или нежирным кисломолочным продуктом. Пить перед каждым употреблением пищи. Длительность терапии – по показаниям.
Кандидоз кишечника
Пробиотики при кандидозе кишечника применяются давно и успешно. Причем сами врачи рекомендуют их прием.

Эти препараты важно принимать пациентам с проблемами пищеварения, а также при хронических и острых патологиях ЖКТ, сопровождающихся нарушением микрофлоры кишечника.
Лактобактерии
Пробиотики на основе лактобактерий выпускаются в форме порошков, капсул и эмульсий. Порошки разбавляют теплой водой или кисломолочным нежирным продуктом, эмульсию запивают достаточным количеством жидкости (вода или кисломолочка) либо разбавляют в них, капсулы проглатывают целиком, также запивая достаточным количеством воды.
Среди самых популярных выделяют:
- Лактобактерин (порошок во флаконах);
- Лактовит (капсулы или порошок в пакетиках);
- Наринэ (порошок во флаконах);
- Лактофильтрум (таблетки).
Бифидобактерии
Живые бифидобактерии помогают восстанавливать микрофлору кишечника в определенных случаях. Их прием нужно согласовывать со специалистом. Формы выпуска разнообразны: таблетки, капсулы, порошок и эмульсии.
Наиболее известны и действенны:
- Бифидумбактерин (порошок во флаконах);
- Пробифор (порошок в саше);
- Биовестин (эмульсия, БАД).
Симбиотики
Сочетание нескольких живых культур в одном препарате гарантируют более быстрый и стойкий эффект для лечения и профилактики дисбактериоза.
- Аципол (кансулы);
- Трилакт (капсулы, содержащие три компонента);
- Кипацид (иммуноглобулин с лактобактериями);
- Бифилиз (лизоцим с бифидобактериями);
- Бифиформ (бифидобактерии с сорбентами).
Пробиотики при кандидозе: отзывы
Прием пробиотиков от молочницы по отзывам достаточно эффективно работает. Рассмотрим некоторые из откликов…
Валентина, 45 лет, Пермь: «Давно болею неспецифическим язвенным колитом с частыми рецидивами. Товарищи по несчастью меня поймут – поносы или запоры, боль в животе, невозможно съесть даже банальную кашу, не говоря уже о чем-то более существенном. И на фоне – хроническая молочница… Мне на помощь всегда приходят пробиотики. В начале врач прописал Лактобактерин и Бифидумбактерин в порошках. Пила одновременно трижды в день. Но запах и привкус, мягко скажем, не очень. Намного лучше Трилакт, Линекс или Бифилиз. Полностью избавиться от своей болячки я же не смогу никогда, но поддерживать себя в сравнительно нормальной форме с помощью пробиотиков вполне можно».
Ирина, 28 лет, Хабаровск: «Молочница во время беременности просто замучила. Да еще плюс токсикоз на ранних сроках. Мне мой врач посоветовала применять свечи Ацилакт и пропивать Трилакт курсами. После первого же применения свечей стало легче. А капсулы я пила довольно долго. Избавилась напрочь от этой гадости. А вот подруга моя решила сама себя полечить и что-то там напутала, стало только хуже. Так что, девочки, только после консультации врача. Хочу еще отметить, что дочь моя лечится каким-то новым средством разрекламированным – Кандистон. Время от времени у нее появляется кандидоз, так как только началась половая жизнь, и вот – помогает буквально за 2 дня снять симптомы».
Беспокоит молочница?
С молочницей хотя бы раз в жизни приходилось встречаться почти каждой женщине, и многим хорошо знакомы ее неприятные симптомы, значительно ухудшающие не только настроение, но и внутрисемейные отношения. Чтобы молочница не перешла в хроническую форму, лучше сразу обратиться к врачу, который сделает необходимые анализы и назначит лечение.
Марина Васильева
Врач акушер-гинеколог, роддом №4 (г. Москва), канд. мед наук
Вагинальный кандидоз (ВК), попросту молочница – заболевание слизистой оболочки влагалища, обусловленное грибковой инфекцией и нередко распространяющееся на слизистую оболочку наружных половых органов. Распространенность данного заболевания высока: 75% женщин в течение жизни имеют хотя бы один, а 40–45% – два и более эпизодов кандидоза мочеполовых органов.
Проявления заболевания
Одним из типичных проявлений кандидоза является зуд, усиливающийся в ночное время. Его частым спутником при вагинальном кандидозе является жжение в области наружных половых органов и влагалища.
Беловатые, сливкоподобные с наличием комочков похожих на крупинки творога, выделения из влагалища являются также частым признаком кандидоза.
При появлении хотя бы одного из вышеперечисленных симптомов женщине необходимо обратиться к врачу-гинекологу. При осмотре доктор может увидеть воспалительные изменения, охватывающие наружные половые органы (вульвит) или влагалище (вагинит). Чаще определяется их комбинированное поражение (вульвовагинит).
Возбудителем кандидоза являются дрожжеподобные грибы рода Candida. В настоящее время известно 196 видов грибов этого рода. Из них со слизистых оболочек человека выделяют более 27 видов. Надо сказать, что вид грибов – Candida albicans обнаруживают в кишечнике у 20–50% здоровых людей, на слизистой оболочке полости рта – у 20–60%, во влагалище – у 10–17% небеременных женщин.
По современным представлениям, в нормальных условиях основным «местом обитания» грибов в организме человека является кишечник. Среди других микробов, которые в норме населяют кишечник, доля грибов ничтожно мала. Такое соотношение обеспечивается нормальной работой защитной системы человека – системы иммунитета. Весьма важная роль в ограничении роста грибов принадлежит также нормальным кишечным бактериям, которые предотвращают внедрение, избыточный рост болезнетворных микроорганизмов. Термин «кандидоз» подразумевает патологический процесс, основу которого составляет избыточный рост грибов рода Candida первично в желудочно–кишечном тракте и вторично – в других областях (на слизистой оболочке гениталий, бронхов, в других органах). Следует особо отметить, что нарушения нормального соотношения микроорганизмов влагалища и кишечника взаимосвязаны. Вагинальный кандидоз сопровождается нарушением микрофлоры кишечника – дисбактериозом. При этом симптомами дисбактериоза кишечника могут быть боли в животе, метеоризм (повышенное газообразование, периодически – жидкий стул или, наоборот, запоры, гиповитаминозы, анемия – снижение количества гемоглобина в крови). То есть, возбудитель кандидоза может присутствовать в организме здорового человека, а заболевание он вызывает только при определенных условиях, под действием предрасполагающих факторов.
О факторах риска
Вагинальный кандидоз чаще возникает у женщин детородного возраста, на фоне состояний, изменяющих сопротивляемость организма:
- неправильного питания, гиповитаминозов (дефицит тех или иных витаминов в организме);
- частых стрессов;
- бесконтрольного применения лекарственных средств, в первую очередь, антибиотиков;
- заболеваний половых органов, в том числе заболеваний, передающихся половым путем (ЗППП);
- сахарного диабета, туберкулеза, других заболеваний, ослабляющих, в том числе, и иммунные силы организма;
- беременность.
К факторам риска возникновения кандидоза относятся также ношение тесной одежды, несоблюдение гигиенических условий, жаркий климат. При попадании в организм грибов, – сначала они прикрепляются к поверхности слизистой оболочки, потом размножаются, образуя колонии. Затем грибы внедряются в толщу слизистой оболочки. На этом этапе, как правило, появляются симптомы заболевания. Грибы могут проникнуть и глубже, даже в кровеносные сосуды. Тогда возбудитель разносится по всему организму, в этом случае возможно поражение различных органов и систем. Такие неприятности возникают при серьезном поражении иммунной системы, например, при ВИЧ-инфекции.
Формы кандидоза половых органов
Кандидоносительство. При этой форме никаких проявлений заболевания нет, возбудитель можно обнаружить только в анализах (например, в мазке из влагалища и шейки матки, который берется во время гинекологического осмотра). Дрожжеподобные грибы выявляются в небольшом количестве, а в составе микробной флоры преобладают так называемые лактобациллы – палочки, вырабатывающие молочную кислоту, которые и в норме в большом количестве содержаться во влагалище. Кандидоносительство – не болезнь, лечения не требует.
Острый кандидоз. При этом заболевании возникают, как правило, сразу все характерные симптомы патологии. Слизистые оболочки наружных гениталий, влагалища и шейки матки интенсивно или умеренно гиперемированы (красного цвета), отечны; иногда местами разрыхлены, покрыты тонкостенными пузырьками в области малых половых губ, клитора и преддверия влагалища. Между малыми половыми губами и утолщенными складками влагалища могут быть наслоения серовато–белых пленок, легко удаляемые тампоном. Женщина отмечает появление белых творожистых выделений.
Хронический (рецидивирующий) кандидоз. При этом заболевании симптомы кандидоза то исчезают, то появляются вновь. Течение хронического кандидоза может быть длительным (годы) и иногда сопровождаться кандидозом паховых складок и промежности. Также отмечаются характерные изменения: слабое покраснение слизистых оболочек, скудные беловатые пленки в виде вкраплений и островков. Малые и большие половые губы могут быть утолщены, с выраженным кожным рисунком, сухие, также возможно появление трещин. Цикличность зуда и жжения часто связаны с менструальным циклом. По причине изменений гормонального фона в предменструальном периоде в слизистой оболочке влагалища создаются условия благоприятные для развития болезнетворных микробов, в том числе грибов, поэтому и обострение кандидоза возникает перед менструацией и сразу после менструации, а также под действием провоцирующих факторов, о которых говорилось выше.
Если грибы являются единственным возбудителем заболевания, то говорят об истинном кандидозе. Но, часто встречается сочетание вагинального кандидоза и других инфекций, в том числе мико- и уреаплазмоза, вирусной инфекции и т.д. В этом случае появление грибов связано с тем, что другие болезнетворные организмы нарушают бактериальный баланс влагалища.
Методы диагностики
Диагностика вагинального кандидоза (молочницы) осуществляется на основе характерных клинических проявлений, что устанавливается в ходе гинекологического осмотра и специальных исследований. Если доктор уже по результатам осмотра достаточно точно может предположить наличие заболевания, то он назначит лечение еще до получения результатов лабораторных исследований.
Микроскопическое исследование. Материал для исследования берут во время обычного гинекологического осмотра – это мазок из влагалища и шейки матки. На стекле под микроскопом обнаруживаются характерные для грибковой инфекции округлые и овальные клетки, многие из которых почкуются (размножаются).
Культуральное исследование. Для этого исследования материал, взятый также во время гинекологического осмотра помещают на специальную питательную среду. Культура гриба растет быстро, уже через 3 дня понятен результат анализа.
Лечение молочницы
Терапия вагинального кандидоза преследует несколько целей:
С одной стороны нужно воздействовать на грибы, с другой – провести лечение сопутствующих заболеваний и ликвидировать предрасполагающие факторы, восстановить нормальную микрофлору кишечника.
Лечение назначают сразу после постановки диагноза, при обострении хронической инфекции возможно начало лечения сразу после менструации.
На грибы можно воздействовать препаратами нескольких групп.
Противогрибковые средства
Полиены (НИСТАТИН, ЛЕВОРИН, ПИМАФУЦИН, АМФОТЕРИЦИН В);
Одним из первых антибиотиков, использованных в лечении кандидоза, является НИСТАТИН. Препарат хорошо переносится больными, однако эффективность его не высока, поэтому если его и назначают, то в таблетках в сочетании с местным его введением в виде свечей или применением препаратов других групп.
ЛЕВОРИН и АМФОТЕРИЦИН – в связи с высокой токсичностью и низкой эффективностью их применение вообще резко ограничено.
Новым препаратом этой группы является ПИМАФУЦИН (натамицин). Препарат выпускают в таблетках для приема внутрь и во влагалищных свечах, может быть рекомендован при выборе средств для лечения вагинального кандидоза. Онмалотоксичный, с незначительными побочными проявлениями (тошнота, жжение во влагалище ввиду наличия этилового спирта). Длительность применения ПИМАФУЦИНА – 6-9 дней.
Имидазолы (КЛОТРИМАЗОЛ, НИЗОРАЛ, ГИНО-ПЕВАРИЛ)
КЛОТРИМАЗОЛ выпускают в виде вагинальных таблеток, крема. Обладает высокой эффективностью при влагалищном применении в течение 6 дней. Широкое применение получил вагинальный крем, содержащий 1% и 2% клотримазола. Вагинальные таблетки, крем переносятся хорошо.
НИЗОРАЛ (кетоконазол) выпускается в виде таблеток для приема через рот, продолжительность лечения – 5 дней. При приеме таблеток может возникать тошнота.
ГИНО-ПЕВАРИЛ (эконазол) выпускается в виде вагинальных свечей, а также в виде 1% вагинального крема. В зависимости от дозы препарата, свечи вводят один раз в сутки 3 или 14 дней. Переносимость препарата хорошая.
Триазолы (ФЛУКОНАЗОЛ, ОРУНГАЛ);
ФЛУКОНАЗОЛ – выпускается в капсулах для приема внутрь, а также в растворе для внутривенного введения.
В настоящее время часто используют следующую схему лечения вагинального кандидоза – однократный прием капсулы через рот в дозе 150 мг, что определяет его преимущество перед другими противогрибковыми средствами.
ОРУНГАЛ (итраконазол) – выпускается в виде капсул, которые принимаются чаще однократно в сутки. Длительность курса варьирует от 1 до 3 дней. Переносится хорошо, но может вызывать тошноту.
Используют также комбинированные препараты, содержащие действующие вещества из нескольких групп, например, ТЕРЖИНАН, ПИМАФУКОРТ
Применяют и другие препараты. В зависимости от выраженности процесса, наличия сопутствующих заболеваний, формы течения заболевания (острое или хроническое), лечение может проводиться только местными препаратами в виде свечей, только системными препаратами в виде таблеток или их комбинацией. Так, при впервые выявленном эпизоде кандидоза, когда велика вероятность быстро справиться с кандидозом, а также во время беременности назначают только местные препараты. Если же заболевание постоянно рецидивирует, либо имеются другие отягощающие факторы, проводят лечение таблетками. Кроме того, учитывают предпочтения пациентки, если это возвожно. В случае сочетания кандидоза с инфекциями, передающимися половым путем, проводят параллельную терапию ИППП и кандидоза. В любом случае схема лечения подбирается индивидуально врачом, самолечение недопустимо, так как может привести к образованию форм грибов, устойчивых к лечению и хронизации процесса.
Одновременно соблюдается половой покой в течение 2–3 недель. Во время лечения следует также исключить прием оральных контрацептивов.
Вопрос лечения полового партнера остается на настоящий момент открытым, но многие специалисты рекомендуют проводить лечение супруга (местно 1% мазь КЛОТРИМАЗОЛА или другим противогрибковым средством).
После завершения курса лечения противогрибковыми препаратами, приступают к восстановлению микроценоза влагалища – нормальной влагалищной флоры. Для этого применяется БИФИДУМБАКТЕРИН (5–10 доз в сутки) в виде влагалищных аппликаций на ночь (5-10 доз препарата растворяют в 10 мл воды комнатной температуры, полученным раствором смачивают ватный тампон и помещают его во влагалище) в течение 8 дней или АЦИЛАКТ в виде вагинальных свечей по 1 на ночь в течение 10 дней.
Сопутствующий вагинальному кандидозу дисбактериоз кишечника также необходимо лечить биопрепаратами. Поскольку в настоящий момент считается, что дисбактериоз всегда сопровождает вагинальный кандидоз, то препараты для коррекции этого состояния назначают обязательно без проведения предварительных анализов на дисбактериоз кишечника. Наряду с лечебными препаратами полезен прием кисломолочных био-продуктов (Бифидок, Бифилайф и т.д.)
Один из современных путей устранения дисбактериоза кишечника – воздействие на болезнетворную микробную флору продуктами обмена веществ нормальных микроорганизмов. К этим препаратам относится ХИЛАК ФОРТЕ, представляющий собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника (молочная кислота, лактоза, аминокислоты, жирные кислоты). В первые дни лечения препарат назначают по 40–60 капель 3 раза в сутки. После улучшения состояния первоначальная суточная доза ХИЛАК ФОРТЕ может быть уменьшена наполовину. Препарат принимают внутрь до или во время приема пищи в небольшом количестве жидкости (исключая молоко). Борьба с рецидивами вульвовагинального кандидоза включает и коррекцию расстройства иммунитета. Например, в некоторых случаях могу быть назначены иммунокорректы (МИЛАЙФ, ИММУНАЛ, ПОЛИОКСИДОНИЙ и т.д.), но перед их назначением доктор обязательно должен назначить вам анализ крови для определения иммунного статуса.
Для контроля излечения по окончании полного курса лечения после очередной менструации повторно берут мазок из влагалища и шейки матки.
Итак, обычная молочница – результат достаточно серьезных изменений в организме, сама по себе она является предрасполагающим фактором для развития различных воспалительных заболеваний половых органов и других нарушений в организме женщины. Так например, если возбудитель инфекции, передающейся половым путем попадет на неповрежденную слизистую, то иммунная система женщины может справиться с микробом или вирусом, а если слизистая будет воспалена, то присоединится еще одно заболевание. Поэтому, лечить это безобидное, казалось бы, заболевание обязательно нужно. Но делать это следует под контролем специалиста, чтобы застраховать себя от возможных неудач и осложнений.
Источники:
http://etogribok.ru/molochnica/nedug/disbakterioz.html
http://lechenie-molochnicy.info/probiotiki-pri-molochnitse.html
http://www.baby.ru/community/view/73449/forum/post/5167559/