Пятна на руках при молочнице
Содержание
- 1 Пятна на руках при молочнице
- 1.1 Красные пятна от молочницы
- 1.2 Красные пятна при разных видах молочницы
- 1.3 Лечение кандидоза — ногтей, гладкой кожи у детей и взрослых
- 1.4 Что такое кандидоз?
- 1.5 Причины возникновения кандидоза
- 1.6 Классификация и симптомы
- 1.7 Кандидоз крупных складок кожи
- 1.8 Лечение
- 1.9 Профилактика кожного кандидоза
- 1.10 Пятна при молочнице
- 1.11 Внешний вид пятен при различной локализации заболевания
- 1.12 Способы устранения пятен
Красные пятна от молочницы
Одним из первых признаков развития молочницы является появление красных воспаленных пятен на коже, слизистых оболочках или половых органах. Кандидоз относится к классу заболеваний, для которых важно быстро установить диагноз и начать лечение. Кандиды практически никогда не исчезают самостоятельно и, если не устранить причину возникновения заболевания, она будет активно развиваться и поражать все больше органов и систем, провоцируя развитие сопутствующих заболеваний. Острая форма кандидоза, сопровождающаяся появлением грибковых тромбов, часто приводит к летальному исходу.
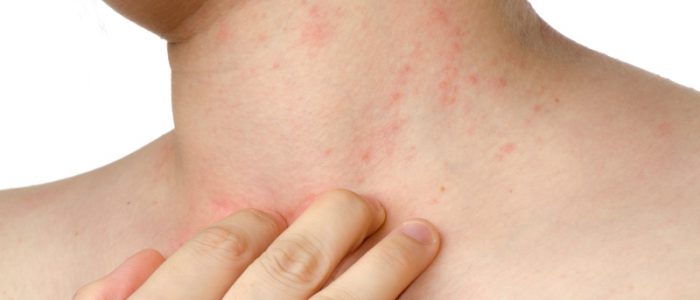
Красные пятна при разных видах молочницы
Покраснения при развитии дрожжевых грибов появляются в результате повреждения патогенными микроорганизмами участков эпителия или слизистых оболочек. Иммунная система организма наполняет мелкие сосуды пораженных мест кровью, чтобы бороться с угрозой и визуально наблюдается покраснение. Именно изменение цвета на вид здорового участка кожи или слизистой говорит о наличии возбудителя заболевания и являются основой для обращения к дерматологу. По виду и форме красных пятен распознают молочницу, появившуюся на разных участках тела пациента. Виды молочницы, представлены в таблице:
Причины развития кандидоза
Молочницу называют заболеванием от лечения. Она развивается на фоне бесконтрольного приема антибиотиков, ингибиторов и других иммуноподавляющих препаратов. Грибки рода Кандида повсюду присутствуют в природе: на кожных поверхностях, слизистых оболочках и на продуктах питания. Иммунная система организма не дает этим паразитам развиваться и принести вред органам и системам. Когда иммунитет слабеет, создается благоприятная среда для активной жизнедеятельности дрожжевых грибов. Отличают такие факторы, которые приводят к развитию молочницы:
- продолжительный прием антибиотиков;
- аллергические реакции;
- дисбактериоз от несбалансированного питания;
- гормональные сбои;
- заражение от полового партнера;
- заражение ребенка во время родов от больной матери;
- постоянное нахождение в мокрой и непроветриваемой среде;
- ношение тесного или неудобного синтетического белья;
- влияние вредных веществ из окружающего мира;
- постоянные стрессы и нервное напряжение.
Вернуться к оглавлению
Другие признаки заболевания
Для молочницы преимущественны проявления в виде покраснений и творожного налета, но существуют и другие симптомы того, что в организме прогрессирует грибковое заболевание. Для молочницы кишечника характерно вздутие, жидкий стул, тошнота. Присутствие грибков в уретре подтвердит чувство жжения при мочеиспускании. Об активизации развития грибковой инфекции могут свидетельствовать и симптомы токсикоза, которые проявляются от продуктов жизнедеятельности патогенных грибов, попадающих в кровь. К косвенным симптомам молочницы относятся и признаки бронхиальной астмы.
Лечение разных форм молочницы
Самым важным, для правильного лечения кандидозного грибка, является верная постановка диагноза. Комплексные меры терапии включают:
- медикаментозное лечение;
- устранение причины развития заболевания;
- нормализация микрофлоры организма;
- прием иммуностимулирующих средств.
При кандидозе половых путей, важно лечение обоих партнеров, для избежания повторного заражения. Для полного оздоровления врач назначает противогрибковые препараты местного или общего назначения либо обе группы препаратов если случай довольно запущен. Для хронической формы молочницы, лечение длится намного дольше и требует комплексных усилий пациента, по избежанию факторов риска. Рецидивирующий кандидоз лечится вдвое дольше других проявлений и требует дополнительного профилактического лечения.
Самым надежным способом избежать молочницы считается соблюдение элементарных правил гигиены, защищенный секс при случайных связях и своевременное устранение факторов риска. Не менее важно постоянно поддерживать иммунную систему организма, правильно и сбалансировано питаться, отказаться от вредных привычек и вести активный образ жизни.
Лечение кандидоза — ногтей, гладкой кожи у детей и взрослых
В этой статье вы узнаете, что такое кандидоз кожи, какие бывают разновидности этого заболевания, какие он поражает органы. А также, какие симптомы указывают на наличие кандидоза, как это заболевание лечится, и какую оно таит в себе опасность.
Что такое кандидоз?
Кандидоз кожи – это поражение верхних покровов кожи, которые вызваны грибковой инфекцией Candida. Это заболевание проявляется в виде очагов поражения кожных покровов бледно-красного цвета с ярко выраженным отеком. Чаше всего процесс поражает такие участки кожи как: подмышечные и паховые области, межпальцевые промежутки и область под молочными железами у женщин. Точный диагноз может быть поставлен только в том случае, если берётся соскоб кожи, проводится лабораторное исследование, которое подтверждает наличие грибка Candida. Лечение осуществляется разными способами:
- местный;
- общий;
- применение противогрибковых препаратов.
Согласно данным всемирной организации здравоохранения, в последнее время отмечается рост заболеваемости грибковыми инфекциями, и кандидозом тоже. Этому недугу могут быть подвержены люди любого пола и возраста, независимо от места проживания и рабочих условий. Грибы Candida считаются условно патогенной флорой и присутствуют почти в каждом здоровом организме. Их переход в состояние, которое вызывает болезнь, может быть тревожным сигналом, говорящим о том, что с организмом не все в порядке.
Причины возникновения кандидоза
Кандидоз считают эндогенной инфекцией, которая развивается как на поверхности кожи, так и в слизистой оболочке. Самым благоприятным местом для развития считается влажная среда, в которой, при некоторых обстоятельствах начинают развиваться и делиться дрожжевые грибки Candida. В маленькой концентрации эти микроорганизмы присутствуют в теле почти каждого здорового человека и располагаются в носоглотке, в ЖКТ и во влагалище. Прогрессирование инфекции может быть спровоцировано следующими внутренними факторами:
- заболевания желудочно-кишечного тракта;
- сахарный диабет и другие патологии эндокринной области;
- проводимые операции и постоперационная терапия;
- нехватка витаминов;
- интоксикация, вызванная алкоголем, наркотиками или химиотерапией;
- продолжительный прием антибиотиков;
- имунно-подавляющая терапия, которая проводится после трансплантации органов для понижения вероятности их отторжения;
- венерические заболевания и СПИД;
- аутоиммунные процессы в организме, вызванные как болезнью, так и приёмами препаратов.
Как правило, именно внутренние факторы могут спровоцировать появление кандидоза. Но в редких случаях внешние воздействия также могут послужить толчком для развития этой болезни. К ним относятся.
- Ношение чрезвычайно теплой одежды. Это может вызвать повышенное потоотделение, что в свою очередь создаст идеальную среду для размножения и развития Кандиды.
- Воздействие на кожу вредных веществ, в частности кислоты и щелочи.
- Микротравмы.
- Плохая гигиена.
Классификация и симптомы
Классификация кандидоза определяют по локализации процесса. Каждой разновидности этой болезни свойственны свои, специфические симптомы. Общим симптомом, который присущ всем типам кандидоза кожи, считается образование пузырьков, папул, которые сливаются в единое пятно, как правило, бледно красного цвета. Поверхность пятна может иметь блестящий оттенок, быть гладкой и с повышенной влажностью, сопровождаться зудом и жжением.
Кандидоз ногтей
Или, как его называют по-научному – кандидозная онихия. Он возникает на поверхности ногтевой пластины. Пятна коричневого цвета, имеющие бурый оттенок появляются сперва у основания ногтя, а потом могут начать распределение по всей поверхности. Как следствие, ногтевая пластинка начинает шелушиться, истощаться или крошиться. Этой локализации кандидоза чаще всего подвержены женщины.
Кандидоз гладкой кожи
Это довольно редкая форма, при которой поражается кожа лица. На ней появляются пузырники, папулы, эрозии. Все это может сопровождаться сильным отеком. Такая локализация по большей части присуща детям, которые часто переносят инфекцию сами с одного пораженного участка на лицо.
Урогенитальный кандидоз у женщин
При острой форме происходит покраснение кожи гениталий, отеки и характерные высыпания. А при хронической форме наблюдаются менее выраженные, но более разнообразные симптомы, в числе которых такие: жгучая боль, зуд в области половых органов, характерные выделения и неприятный запах.
Кандидоз кожи у детей
У новорождённых может наблюдаться пеленочный кандидоз. Заражение может произойти через половые органы при рождении или в больнице. Кожа младенца более рыхлая и нежная, с меньшим количеством слоев. Благодаря этому грибки смогут легко проникнуть и распространится. Как правило, у младенцев в первую очередь поражаются такие участки кожи как внутренняя часть бедер, промежность и ягодицы.
Кандидоз крупных складок кожи
При этой разновидности кандидоза появляются красные пятна коричневатого оттенка в области нижней части молочных желез, в паховой и бедренной областях, а также в складке между ягодиц у людей с избыточным весом или у младенцев.
Кандидозу могут быть подвержены лежачие пациенты, которым в течение долгого времени накладывают повязки или находящиеся в гипсе. В этом случае возникает опрелость, которая является идеальным местом для развития грибка.
Лечение
Важно знать. Согласно статистическим данным, действительно эффективная противогрибковая терапия назначается только в 20-30% случая заболевания. Это объясняется тем, что многие люди поздно обращаются в больницу, не обращают внимания на симптомы или занимаются самолечением.
Верное лечение кандидоза может назначить только врач дерматолог, основываясь на данных клинических исследований и на анамнезе больного.
В процессе лечения кандидоза пациент должен придерживаться ряда принципов и соблюдать соответствующую диету.
- Ограничить себя в пище, в которой содержится большое количество углеводов. Так как углеводы – это питание для грибка.
- В процессе лечения желательно отказаться от курения и полностью исключить употребление спиртных напитков и наркотических средств.
- Ни в коем случае не заниматься самолечением.
- Тут же сообщать врачу в случае появления новых симптомов.
Противогрибковые препараты
На настоящий момент существуют несколько разновидностей противогрибковых препаратов, каждая из которых имеет как свои преимущества, так и недостатки. Это – Тиазолы, Полиены, Имидазолы и прочие в виде обычного йода и гризеофульвина. Классификация препаратов помогает правильно подобрать лечение. Если препарат из одной группы оказался неэффективным, его заменяют на другой, но уже из следующей группы.
Наряду с противогрибковыми препаратами могут назначаться и другие методы лечения. Зачастую врач при кандидозе любой локализации советует применять иммуномодуляторы .
Особенно эффективным является сочетание двух видов лечения – противогрибковой и лазерной терапии. При большой степени распространённости противогрибковую терапию комбинируют с местным лечением.
Дозу препаратов, а также длительность курса может назначить только врач.
Эффективный препарат от кандидоза
Среди обильного количества всевозможных препаратов, одним из самых эффективных и доступных на данный момент является Флуконазол, который относится к ряду Тиазолы.
Данный препарат может проникать почти во все участки тела, и потому его часто назначают как основное средство при любых локализациях кандидоза. Благодаря невысокой токсичности и отсутствия негативного действия на печень, это лекарство на первых порах лечения можно применять в ударных дозах. Кроме этого, флуконазол имеет тенденцию накапливаться в ороговевших клетках кожи, предупреждая тем самым рецидив болезни.
Этот препарат можно применять даже, не находясь под наблюдением врача, так как он практически не имеет побочных эффектов.
При неэффективности обычных средств используются более «мощные» противогрибковые препараты, которые способны уничтожить резистентные виды грибов. Они обладают не только высокой эффективностью, но также ярко выраженной степенью токсичности и массой противопоказаний. Применять эти средства, возможно только под наблюдением врача в стационарном режиме. Одним из таких лекарственных средств является Амфотерицин B, который широко используется в отечественной медицине в тяжелых случаях.
Важно знать. Даже если пациент начинает себя лучше чувствовать, и при этом исчезают все симптомы до окончания лечения, то это не говорит о том, что терапию можно завершить. Ведь при неоконченном лечении может возникнуть рецидив болезни, который, как правило, вылечить уже намного труднее.
Лечение в домашних условиях
Пациентов, с легкой формой кандидоза, как правило, не госпитализирует, а предлагают проводить лекарственную терапию дома. В этом случае больной должен точно выполнять все указания врача и принимать лекарства строго по схеме, расписанной доктором.
В случае преодоления заболевания, необходимо соблюдать и ряд профилактических мер, в числе которых содержание кожных покровов в чистоте, обработка проблемных участков специальными кремами и мазями и урезание из рациона углеводсодержащих продуктов.
Обратите внимание. Согласно теории, которую выдвинул итальянский профессор Симончини, грибок Candida, может вызвать онкологический процесс. Поэтому, подстраховки ради, при первых же симптомах, следует незамедлительно обращаться к врачу для своевременного лечения.
Лечение кандидоза народными средствами
Народная медицина также готова предложить пару эффективных методов лечения кандидоза.
- Берем 4 лимона, 50 грамм чеснока, пол литра кипяченой воды и 10-15 капель экстракта, полученного из зерен грейпфрута. Все это сбиваем с помощью миксера до образования массы, похожей на кашицу. В течение суток даем раствору настоятся, периодически его помешивая. После чего переливаем в стерилизованную банку и храним в холодильнике. Принимаем 2 раза в сутки по 50 грамм.
- Берем чайную ложку сухих листков шалфея, цветы календулы и ромашки, тысячелистник. Заливаем травяную смесь литром кипятка. И даем ей настоятся в течение 30 минут. Полученный отвар можно применять в качестве аппликаций, полосканий и прочих обработок пораженных участков.
Кандидоз кожи как болезнь, может поражать не только кожу, но и другие органы, и вызвать осложнения, в виде заболевая печени, почечной недостаточности и заболевания пищеварительного тракта.
Профилактика кожного кандидоза
В целях профилактики необходимо придерживаться здорового питания и стараться побольше употреблять в пищу обезжиренного йогурта, чеснока, меда, перца, ягод брусники и масла чайного дерева. Основным же направлением в профилактике кандидоза кожи считается создание таких условий, при которых грибки не смогут развиваться. В этом случае основными профилактическим методами являются такие как:
- ежедневное употребление кисломолочных продуктов, благодаря которым предупреждается дисбактериоз;
- ограничение сладкого;
- соблюдение всех необходимых мер личной гигиены;
- необходимость отказаться от использования мыла с антибактериальным эффектом, так как оно способно нарушить естественную микрофлору;
- отказ от приема антибиотиков или их применение только по назначению врача.
При ведении здорового образа жизни, при употреблении, в пищу только натуральных продуктов снимается не только риск развития кандидоза, но и многих других болезней. Помните об этом, и тогда походы по больницам будут в вашей жизни очень редким явлением.
Пятна при молочнице
Одним из самых частых проявлений молочницы (около 95%) является появление пятен. Такие проявления видны при поражении заболеванием кожи, слизистых оболочек и половых органов. В зависимости от локализации молочницы внешний вид пятен меняется и это является важным диагностическим критерием.
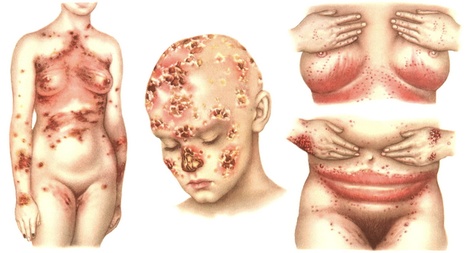
Внешний вид пятен при различной локализации заболевания
При молочнице полости рта наблюдаются пятна от 1 до 8 мм в диаметре белого или бледно-желтого цвета, которые возвышаются над поверхностью кожи. Пятна склонны к сливанию. Слизистая оболочка под пятнами ярко-красного цвета, отечна, при соскабливании налета шпателем начинает кровоточить, что сопровождается острой болью и зудом.
При кандидозном хейлите на первый план выступает покраснение, отечность и выраженная поперечная исчерченность кожи губ. Со временем на видоизмененной коже можно обнаружить пятна белого цвета, покрытые чешуйками. Пятна до 1 см в диаметр, над поверхностью кожи не возвышаются.
При молочнице кожных покровов пятна правильной формы, округлые, ярко-красного цвета, четко отграничены от здоровой кожи и склонности к слиянию не наблюдается. По краям пятен заметный небольшой валик белого цвета, поверхность которого выполнена из чешуек.
Отдельно выделяют молочницу межпальцевых складок на руках и ногах и молочницу ладоней и ступней:
- При молочнице межпальцевых складок наблюдается отслойка эпидермиса (рогового слоя кожи). Это проявляется пятнами ярко-красного цвета, на дне которых заметна эрозия. Процесс сопровождается кровотечением и интенсивными болями.
- При молочнице ладоней и ступней наблюдается появление пятен, которые возвышаются над уровнем кожи и имеют плотную консистенцию. Цвет пятен изменяется от бурого до темно-коричневого.
При кандидозном баланопостите (поражение крайней плоти и головки полового члена) наблюдается появление творожистого налета в виде мелких пятен белого или бурого цвета, возвышающихся над поверхностью головки полового члена и внутреннего листка крайней плоти. Этот процесс сопровождается появлением трещин и эрозий на коже половых органов, а так же отечностью внутреннего и наружного листка крайней плоти, что приводит к фимозу (сужению крайней плоти).
При кандидозном вульвовагините (поражение преддверья влагалища и собственно влагалища) наблюдаются белесые пятна, возвышающиеся над поверхностью слизистой оболочки и кожи преддверья. Ткань под пятнами воспалена, отечна и при попытке соскабливания начинает кровоточить, что сопровождается зудом и болью. Наряду с белесыми пятнами на слизистой оболочке влагалища можно также увидеть возвышающиеся пузырьки, заполненные прозрачной жидкостью. При их вскрытии образуются эрозивные поверхности и язвенные дефекты.
Способы устранения пятен
Для лечения используется комплексное применение противогрибковых препаратов местно, а также системно (в виде таблеток) в сочетании с туалетом пятен.
- Туалет пятен:
- при заболевании ротовой полости – полоскание 2% раствором гидрокарбоната натрия или 2% раствором кислоты борной 6-8 раз в сутки;
- при заболевании кожи – 2 раза в сутки прием душа с использованием детского мыла; также очаги поражения можно обрабатывать слабым раствором перманганата калия (марганцовки);
- при кандидозном баланапостите – ежедневно 2 раза в сутки туалет половых органов теплой водой с детским мылом (жидким), ванночки с применением перманганата калия или ромашки до 4 раз в сутки, смазывание патологических очагов раствором фукорцина 2 раза в сутки;
- при кандидозном вульвовагините – туалет наружных половых органов 2 раза в сутки с применением детского мыла, ванночки из ромашки или со слабым раствором перманганата калия 3-4 раза в сутки.
- Местое лечение противогрибковыми средствами:
- декаминовая мазь в виде аппликаций 3 раза в сутки;
- клотримазола 1% раствор в виде полоскания, примочек или спринцевания 2 раза в сутки;
- амфотерициновая мазь в виде аппликаций 3 раза в сутки;
- при кандидозном вульвовагините:
- клотримазол в свечах по 100 мг во влагалище 1 раза в сутки на ночь. Курс лечения – 5-10 дней;
- пимафуцин в свечах по 100 мг во влагалище 1 раз в сутки на ночь. Курс лечения – 3-5 дней.
- миконазол в свечах по 100 мг во влагалище 1 раз в сутки на ночь. Курс лечения – 10 дней.
- Системное лечение противогрибковыми средствами:
- флюконазол (дифлукан, флукосис, дифлазол, микофлюкан) по 50-100 мг 1 таблетка в сутки. Курс лечения 5-10 дней;
- кетоконазол (ливарол, кето плюс, микозорал, фунистаб) по 200-4000 мг 1 – 2 таблетки в сутки. Курс лечения 10-14 дней;
- итраконазол (орунгал, ирунин, миккохинол, румикоз, интрамикол) по 100-200 мг 1 раз в сутки в течение 7-10 дней;
- амфоглюкамин по 200 000 ЕД 2 раза в сутки (утром и вечером). Курс лечения 2 недели;
- клотримазол (кандид, кандибене, антифунгол) по 200-400 мг 2 раза в сутки. Курс лечения 7 дней.
Источники:
http://etogribok.ru/molochnica/simptomy/krasnye-pyatna-pri-molochnitse.html
http://pokozhe.ru/infekcionnye/gribkovye/kandidoz.html
http://molochnica-help.ru/simptomy-molochnicy/pyatna/