Туалет полости рта при молочнице у детей
Содержание
- 1 Туалет полости рта при молочнице у детей
- 1.1 Обработка ротовой полости ребенка при молочнице
- 1.2 Профилактика молочницы у детей
- 1.3 Кандидоз во рту у ребенка: причины, симптомы, лечение
- 1.4 Кандидоз или молочница – что это такое
- 1.5 Причины молочницы во рту у ребенка
- 1.6 Симптомы кандидоза полости рта
- 1.7 Диагностика молочницы на губах, деснах, в полости рта
- 1.8 Лечение кандидоза полости рта у ребенка
- 1.9 Народные методы
- 1.10 Диета
- 1.11 Профилактика кандидоза у ребенка
Обработка ротовой полости ребенка при молочнице
Больной ребенок должен ополаскивать ротовую полость после каждого приема пищи, особенно при заболеваниях полости рта (стоматит, ангина, фарингит).
Целесообразно использовать 1,5% – 2,5% раствор соды или 1% солевой раствор. С целью профилактики молочницы все предметы ухода за ребенком следует кипятить.
Для ее лечения применяют многократное (5-6 раз в сутки) орошения полости рта 2-5% раствором натрия гидрокарбоната, 10-20% раствором буры с глицерином. У детей грудного возраста, если молочница плохо поддается лечению, целесообразно применять 2-3 раза в сутки суспензию нистатина с глицерином. Соску смачивают в суспензии и дают ребенку.
Уход за глазами.Специального ухода за глазами не требуется. Ребенок промывает глаза во время утреннего и вечернего туалета. Однако если есть выделения, склеивающие ресницы, глаза промывают с помощью стерильного ватного тампона, смоченного теплым крепким чаем или раствором фурацилина (1:5000) от наружного угла глаза к переносице. Берут 2 ватных тампона – отдельно для каждого глаза. Новорожденным и детям грудного возраста туалет глаз проводят 2 раза в сутки.
Уход за ушами. Туалет наружного слухового прохода у детей раннего возраста проводится 1 раз в неделю. Наружные слуховые проходы прочищают ватными жгутиками. Нельзя использовать твердые вещи, потому что ими можно легко поранить кожу наружного слухового прохода и барабанную перепонку. Манипуляции требуют большого внимания, осторожности и применения правил септики. Оттянув ушную раковину левой рукой назад и вверх, врач или сестра вводят в слуховой проход жгутик, делают несколько вращательных движений, вынимают жгутик.
Во время ежедневного утреннего туалета ребенок старшего возраста должен сам мыть уши.
Уход за полостью носа. Если ребенок самостоятельно не может очистить нос, то ему помогает медицинская сестра – удаляет корочки. Для этого в носовые ходы вводят ватные турунды, смоченные вазелиновым маслом (или другим масляным раствором), глицерином. При этом голову ребенок отклоняет назад и через 2-3 минуты вращательными движениями удаляют корочку. Уход за носом требует определенных навыков и терпения. Туалет носа детям раннего возраста проводят 2 раза в сутки.
Стрижка ногтей.Ногти подрезают своевременно, не реже одного раза в неделю так, чтобы длина свободного края не превышала 1-1,5 мм. Для этого используют маленькие ножницы с закругленными браншами, чтобы не поранить кожу. По окончании стрижки ножницы обязательно протирают ватой, смоченной спиртом или 0,5% раствором хлорамина. Ногти на руках обрезают полукругом, на ногах – ровно, чтобы они не врастали в кожу.
Уход за волосамисостоит в мытье головы, расчесывании волос, плетении кос и т.д. Для расчесывания волос используют только индивидуальные расчески. Причесать короткие волосы у мальчиков не сложно. Длинные волосы у девочек необходимо разделить на отдельные пряди, расчесать каждую отдельно, при необходимости заплести косы. При наличии значительного количества перхоти или загрязнении волос используют густой гребешок, смоченный в растворе столового уксуса. Голову моют шампунем.
Пеленание новорожденных детей. После рождения: сначала одевается тоненькая рубашка (закладывается сзади на спине), затем тепла рубашка (закладывается на груди), на промежности заключается подгузник. Ребенок заворачивается в тонкую пеленку, главным образом ручки и ножки. Окончательно малыш заворачивается в теплую пеленку.
Платочек одевается на голову только после ванны, на свежем воздухе и по медицинским показаниям. Со 2 месяца жизни одевают ползуны. В возрасте 4-5 месяцев на шею надевают нагрудничок: к концу первого года вместо рубашечки одевается рубашка, вместо ползунов – колготки.
Гигиенические и лечебные ванны.Одним из важнейших гигиенических мероприятий является гигиеническая ванна. Детям старше 1 года в стационаре их проводят один раз в 7-10 дней, детей первых 6 месяцев жизни купают ежедневно (при отсутствии противопоказаний), от 6 мес. до 1 года – через день.
Ванное помещение должно быть светлым, чистым и теплым (25 0 С). При проведении ванны запрещается открывать форточки. В каждой ванне должен быть деревянный настил, поверх которого кладут пеленку; пеленку меняют после каждого больного.
Перед началом купания ванну тщательно моют щеткой с мылом и обрабатывают 1% раствором хлорамина или другим соответствующим дезинфицирующим средством, затем ополаскивают водой. Ванну наполняют водой непосредственно перед купанием. Заполняют ванну водой на 1/2 или 2/3 – при погружении ребенка вода должна достигать средней трети грудной клетки и не закрывать область сердца. Температуру воды измеряют специальным термометром.
Моют ребенка фланелевой перчаткой или индивидуальной губкой. Сначала моют голову, потом туловище и ноги, особенно тщательно протирают складки на шее, в подмышечных и паховых областях.
Продолжительность проведения ванны для детей второго года жизни 8-10 минут, старше 2 лет – 10-20 мин. Используют специальные детские моющие средства. После купания ребенка обливают теплой водой из душа (температура воды 36,5 0 С), заворачивают в простыню. Кожу детей первого года жизни после купания промокают, детей старше года – вытирают. При необходимости кожные складки смазывают детским кремом. Волосы вытирают и на голову повязывают платок. При проведении гигиенической ванны больным, которые находятся в тяжелом состоянии, их моют в ванне, погружая и вынимая их из ванны на простыне.
После купания ребенка переодевают в чистую одежду, одновременно, как правило, проводится смена постельного белья. В медицинской карте стационарного больного делается отметка о проведении гигиенической ванны.
Противопоказаниями к проведению медицинских ванн является гипертермия, некоторые кожные заболевания, тяжелое общее состояние, явления декомпенсации со стороны отдельных органов и систем организма.
Первую гигиеническую ванну дома проводят новорожденному после того, как отпадет пуповина и эпителизируется пупочная ранка (7-10 день жизни). Для купания ребенка необходимо приобрести отдельную ванночку. Перед каждым купанием ванночку моют щеткой с мылом и ополаскивают холодной водой, а затем – ошпаривают кипятком. Заранее подготавливают пеленки и белье, чтобы сразу после купания ребенка завернуть, не охлаждая его. На дно ванночки опускают пеленки, наливают сначала горячую, а затем холодную воду, доводя ее до 37 0 С. Для измерения температуры воды пользуются водным термометром. Если пупочная ранка не залечена, есть ли изменения на коже, в воду для купания добавляют несколько капель заранее подготовленного крепкого раствора калия перманганата (кристаллы могут обжечь нежную кожу ребенка).
Вода должна быть бледно-розового цвета. Кроме того купание может проводиться в отварах трав (чистотел, череда, ромашка и др.). В течение первого месяца жизни ребенка для купания желательно брать кипяченую воду. Купают ребенка вечером перед кормлением. Продолжительность ванны на первом году жизни – 5-10 минут. Малыша раздевают и опускают в ванночку так, чтобы верхняя часть груди была над водой. Головка ребенка лежит на левом предплечье, а пальцами нужно поддерживать ребенка за левое бедро. Правой рукой поливают водой тело ребенка. Для намыливания используют перчатку из мягкого мохнатого полотенца или фланели. После купания ребенка обливают чистой водой, температура которой на 1 0 С ниже, чем в ванночке, закутывают в простыню или махровое полотенце и обсушивают. С профилактической целью смазывают подмышки и паховую область пастеризованным растительным или вазелиновым маслом.
Лечебная (общая) ванна. Лечебную ванну назначает врач. В зависимости от температуры различают следующие ванны:
• горячие – температура воды 40 0 С, но не более 42 0 С;
• теплые – температура воды 38 0 С (на 1 0 С выше температуры тела);
• индифферентные – температура воды 37 0 С (равная температуре тела);
• прохладные – температура воды 30-33 0 С;
• холодные – температура воды ниже 20 0 С.
Лечебные ванны могут быть с лекарственными веществами и травами. Детям назначают следующие ванны:
1) при заболеваниях органов дыхания:
– Горячие и горчичные: 100 г горчицы на 10 л воды. Продолжительность 3-7 мин.
Начинают с температуры 36 0 С, затем температуру воды повышают. На голову кладут холодный компресс;
2) при экземе:
– Крахмальные: 100 г крахмала на 10 л воды, температура 37 0 С. Обладает подсушивающим действием и уменьшает зуд.
– С перманганатом калия, температура 37 0 С (добавляют 5% раствор перманганата калия до бледно-розовой окраски воды). Производит дезинфицирующее и подсушивающее действие;
3) при рахите, гипотрофии:
– Морские: 50 – 200 г морской соли на 10 л воды. Назначают 2-3 раза в неделю. Курс – 15-20 ванн; температура первой ванны составляет 36-36,5 0 С; продолжительность 3-10 мин. После каждых 2-3 ванн длительность процедур увеличивают на 1 мин. После морской ванны детей обмывают теплой водой, температура которой на 1 0 С ниже первоначальной;
4) при функциональных расстройствах нервной системы – хвойные ванны: 2-3 мл хвойного экстракта на 10 л воды, температура воды 36-37 0 С. Продолжительность 7-10 мин.
При проведении ванны медицинская сестра следит за общим состоянием ребенка, дыханием, цветом кожных покровов.
Если ребенок побледнел, жалуется на головокружение, его срочно вынимают из ванны, кладут на кушетку, подняв вверх ноги, дают понюхать ватку, смоченную нашатырным спиртом, растирают виски. В таких случаях необходимо срочно вызвать врача.
Ручная ванна. Для процедуры подходит детская ванночка, таз и др.. Одну или две руки ребенка погружают в воду по локти. Для усиления раздражающего действия в воду можно добавить немного сухой горчицы. Температуру постепенно повышают с 37 0 С до 40 0 С, продолжительность ванны 10-15 мин. Ручные ванны применяют при заболеваниях органов дыхания.
Ножная ванна. В эмалированное ведро или таз наливают воду не ниже 36-37 0 С. Опускают ноги ребенка и последовательно добавляют горячую воду, доводя температуру воды до 40 0 С. Продолжительность процедуры 10-15 мин., после чего ноги насухо вытирают, одевают хлопчатобумажные, а поверх них шерстяные носки. Больного укладывают в постель в полусидячее положение, тепло укрывают. Для горчичных ножных ванн применяют профильтрированный раствор горчицы из расчета 100 г на 10 л воды. Ножные ванны показаны при простудах, гипо – и гипертонических состояниях, локальном поражении суставов.
Смену постельного белья проводят в отделении 1 раз в 7-10 дней после гигиенической ванны, но при необходимости белье меняют чаще. Дети старшего возраста, которые находятся в удовлетворительном состоянии, переодеваются самостоятельно, а больным младшего возраста помогают медицинские сестры или младшие медицинские сестры.
При изменении нательного белья больному, который находится на строгом постельном режиме, медицинская сестра поднимает края рубашки, снимает ее через голову, а затем освобождает руки. Чистое белье одевают в обратном порядке. Если у больного повреждена рука, то сначала снимают рукав со здоровой руки, а затем с больной. Надевают рубашку сначала на больную, затем на здоровую руку.
Как правило, одновременно с изменением нательного белья меняют постельное белье. Если больной может сидеть, медицинская сестра пересаживает его с кровати на стул и перестилает кровать. Смену белья у лежачих больных проводят двумя способами:
1) грязную простыню сворачивают валиком со стороны головы и ног, а затем убирают. Чистую простыню, которая свернута с двух сторон как бинт, подводится под крестец больного и распрямляется по длине кровати,
2) больного ребенка передвигают на край кровати, потом сворачивают грязную простыню по длине, на свободном месте расправляют чистую, на которую переворачивают больного, а на другой стороне снимают грязную и расправляют чистую.
Грязное белье (отдельно нательное и постельное) собирают в пластмассовые баки с крышками или клеенчатые мешки и выносят из палаты в специальную комнату. Сестра-хозяйка, надев переменный халат и клеенчатый фартук, сортирует белье и передает в прачечную. После смены белья пол и рядом расположенные предметы обрабатывают 1% раствором гипохлорита кальция.
В отделении находится запас белья на сутки. Запрещается сушить белье на радиаторах центрального отопления и использовать его повторно.
Несвоевременная и неправильная смена белья, главным образом постельного, способствует возникновению пролежней.
Ребенку, который находится на строгом постельном режиме, подкладывают судно (эмалированное или резиновое) или подают мочеприемник (эмалированный или стеклянный). Больной, которому разрешено вставать, должен пользоваться горшком, который ставят под кровать. Горшок пронумерован, его номер соответствует номеру кровати. Маркировка необходима для того, чтобы ребенок пользовался только своим горшком. Судно, мочеприемник или горшок ежедневно моют горячей водой с хозяйственным мылом и затем обрабатывают 1% раствором хлорамина. Для устранения запахов посуда для испражнений обрабатывается слабым раствором перманганата калия.
Профилактика молочницы у детей
Самое главное: во время беременности женщина должна тщательно следить за своим здоровьем, соблюдать личную гигиену и рекомендации врача, в том числе касающиеся питания.
При молочнице желательно сократить употребление в пищу сладкого, мучного, жирного, увеличив в рационе долю овощей, фруктов, цельнозернового хлеба.
Раннее прикладывание к груди после родов способствует формированию нормальной микрофлоры кишечника у ребенка, препятствующей размножению условно патогенных микроорганизмов. При искусственном вскармливании и использовании пустышек, накладок на соски важно вовремя стерилизовать эти предметы. Для новорожденного недостаточно обдать бутылочку или соску кипятком: до полугода требуется именно кипячение или использование стерилизатора. Во втором полугодии ребенок начинает вести более активный образ жизни, происходит так называемое бытовое инфицирование, при этом иммунитет малыша повышается, и необходимость в стерилизации отпадает.
Вопрос № 62
Обработка слизистой полости рта ребенка при молочнице.
Цель: снять воспалительный процесс слизистой оболочки полости рта.
Показания: воспалительный процесс слизистой оболочки полости рта разной этиологии (стоматит, молочница)
Оснащение:
1.Растворы для обработки полости рта – 2 % раствор бикарбоната натрия,
отвары трав – ромашка, шалфей, антисептики- раствор фурациллина).
4.Стерильные марлевые салфетки.
Алгоритм действия:
1. Объясните маме цель и ход проведения процедуры
2. Подготовьте оснащение
3. Обработайте руки гигиеническим способом, наденьте перчатки
4. На второй палец правой руки обмотайте марлевую салфетку, кончик которого необходимо зафиксировать большим пальцем
5. Большим пальцем левой руки осторожно надавите на подбородок и откройте рот ребенку (при необходимости примените шпатель)
6. Салфетку промокнуть в готовом растворе и промокательными движениями обработайте полость рта.
Примечание: Наберите в стерильный резиновый баллончик один из растворов для обработки полости рта.
1.Орошайте слизистую так, чтобы вода стекала в лоток. Проводите данную процедуру перед и после каждого кормления.
2.После орошения перед кормлением смажьте слизистые полости рта анестезиновой мазью с целью обезболивания.
При обработке полости рта следует соблюдать следующие правила:
1.Обрабатывать слизистую полости рта только промокательными движениями.
2.Температура лекарственного раствора должна быть 37-36гр.С.
3.Обработку полости рта проводить не менее 4-5 раз в сутки (лучше после каждого кормления).
4.В острый период использовать растворы меньшей концентрации по сравнению с концентрацией лечебного раствора в период заживления.
Вопрос № 55
Профилактика омфалита
• ежедневно обрабатывать до полного ее заживления;
• сначала ранка обрабатывается 3% раствором перекиси водорода, затем сухую ранку обрабатывают 2% раствором бриллиантовой зелени (зеленкой) или спиртом;
• частота обработки — 3-4 раза в сутки;
• если из ранки появляется гнойное (отличается желтым цветом, зловонным запахом и вязкой консистенцией) или с примесью крови отделяемое, необходимо сразу обратиться к врачу.
Вопрос № 2
1. Соблюдение режима питания.
В целях профилактики следует есть 3-4 р в день, при этом время между приемами пищи не должно составлять больше 4-5 ч. Ужинать рекомендуется не позднее, чем за 2 ч до сна. На ночь допустимо выпить стакан кефира. Между приемами пищи можно перекусывать сухофруктами, которые стимулируют работу кишечника, например, черносливом и курагой.
2. Коррекция пищевого рациона.
– употребление продуктов, содержащих пищевые волокна.
Это свежие фрукты и овощи, орехи и бобы, отруби (в частности хлеб с отрубями), кисломолочные продукты. Исключить: вяжущие и легкоусвояемые блюда(манная каша), крепкий черный чай, кофе, какао, хурма, гранат.
– употребление оптимального количества воды.
Для того, чтобы избежать появления запора, следует употреблять 1,5 – 2 л жидкости в сут.,причем компоты без сахара и морсы предпочтительнее, чем простая кипяченая водо, черный чай, кофе и газированные напитки.
3. Физическая активность.
Чтобы поддерживать в тонусе мышцы брюшного пресса, можно выполнять следующее простое упражнение. Нужно глубоко втянуть живот, а затем медленно отпускать его, считая до 10. Следует повторять его до 5 р в день.
4. Контроль над эмоциональным состоянием.
5. Соблюдение режима дефекации.
Подходящее время для регулярной первой дефекации – 15 – 30 мин после завтрака. В целях профилактики появления запоров рекомендуется сразу после пробуждения пить натощак стакан холодного фруктового сока – это поможет началу срабатывания гастрокишечного рефлекса.
6. Очищение кишечника.
С помощью клизм и послабляющих препаратов( гуталакс, прелакс, семена льна, пшеничные отруби и т.д.)
Вопрос № 6
Профилактика послеоперационных осложнений:
– кровотечение, гематома – холод на рану, измерять АД, следить за цветом слизистых;
– инфильтраты, нагноение – измерять t тела, соблюдать правила асептики при перевязках, проводить щадяшие перевязки;
– расхождение послеоперационной раны – соблюдать правила асептики при перевязках, своевременно снимать швы с учетом имеющихся заболеваний, следить за дыханием, стулом;
– шок – положение Гранделенбурга, измерять Р и АД;
– бронхиты, пневмонии – активная предоперационная подготовка, полусидячее положение, дыхательная гимнастика, вибрационный массаж, оксигенотерапия, исключить переохлаждение;
– тромбоз вен – бинтование конечности эластичным бинтом, раннее вставание, возвышенное положение конечностей;
– отрыжка, тошнота, рвота – положение на спине (голову на бок) или на боку, приготовить лоток, полотенце, воду для полоскания, отсасывать содержимое желудка, промывать желудок;
– метеоризм – полусидячее положение, дыхательная гимнастика, отсасывать содержимое желудка, промывать желудок;
– острый паротит – тщательный туалет полости рта, давать жевать сухари и сосать дольки лимона.
Вопрос № 43
Профилактика ИБС
1. Отказ от никотина;
2. Отказ от чрезмерного употребления алкоголя;
3. Нормализация питания(необходимо для снижения холестерина в крови, снижения массы тела, нормализации АД)
Ограничить употребление калорийной, жирной пищи, поваренной соли – до 4 гр. в сутки.
Употреблять пищу богатую растительными жирами, чистая нехлорированная вода – до 2 л в сутки
4. Увеличение физической активности:
Ходьба, пробежки, катание на велосипеде, плавание, занятие в тренажерных залах.
5. Улучшение психо – эмоционального фона.
Вопрос № 28
Профилактика гастритов включает в себя:
1. Правильный рацион питания – отказ от еды из фаст – фуда, жаренных и полусырых мясных рыбных блюд, избытка специй. Чередовать или в рационе жидкие и сухие блюда.
2. Качество продукта
3. Режим питания – организовывается в установленное время.
4. Количество еды – недопустимо одномоментного употребления большого количества пищи, особенно после голодания и в вечернее время перед сном.
5. Процесс приема пищи. Для того, чтобы не спровоцировать развитие гастрита, кушать нужно в спокойной обстановке, не спешить, хорошо пережевывать пищу.
6. Отказ от вредных привычек.
7. Соблюдение осторожности при работе с химическими соединениями.
8. Лечение заболеваний ЖКТ.
9. Умеренные физические нагрузки.
10. Ограничение приемов препаратов, раздражающих слизистую желудка.
Вопрос № 64
Профилактика ангины:
1. Соблюдение правил личной гигиены. Индивидуальное пользование полотенцем, посудой, туалетными принадлежностями.
2. Мероприятия по общей гигиене. Больной изолируется от других членов семьи и коллектива.
3. Рациональное питание. Оно должно соответствовать возрастным потребностям, содержать достаточное количество жиров, белков, углеводов.
4. Своевременное выявление и лечение гельминтозов, а также всех очагов хронической инфекции: кариес, пиелонефрит, гайморит, различные гнойные поражения кожи и т.д.
5. Закаливание организма. Методы: обтирание, обливание, плаванье, хождение босиком и т.д.
6. Укрепление местного и общего иммунитета.
Местно. Необходимо предотвратить повреждение слизистых оболочек сухим и теплым воздухом. Нежелательно увлекаться местными антисептиками.
7. Профилактика обострения ангины, вызванной бета – гемолитическим стрептококком группы А. Проводится бицилином 3 или 5, ретарпеном.
Вопрос № 35
Профилактика тромбозов.
1. пейте достаточное количество воды
2. употребляйте продукты, способствующие разжижению крови:
– оливковое и льняное масло,
– томаты, томатный сок,
3. Уменьшите употребление продуктов, сгущающих кровь:
4. Избегайте того, что значительно повышает вязкость крови:
– большое количество соли,
– мочегонные, гормональные препараты.
5. Ведите активный образ жизни. Больше двигайтесь, ходите пешком, занимайтесь физической работой, бывайте на свежем воздухе на природе.
Кандидоз во рту у ребенка: причины, симптомы, лечение
В детском возрасте в полости рта часто проявляется такое заболевание, как молочница. По статистике почти 25% детей раннего возраста переносят эту болезнь несколько раз. Легкая форма протекает бессимптомно. При развитии кандидоза появляются резкие неприятные ощущения в ротовой полости.
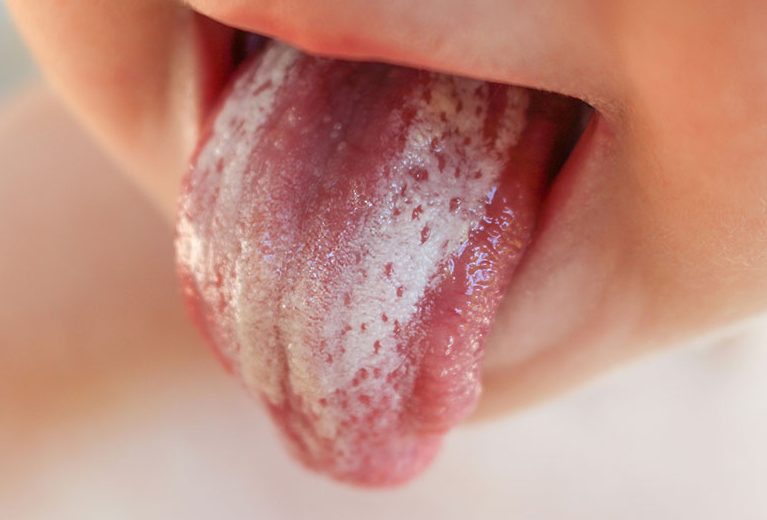
Самостоятельно проблема исчезает редко, поэтому требуется грамотный подход в лечении. Предупредить молочницу можно простыми профилактическими мерами.
Кандидоз или молочница – что это такое
Грибковый стоматит представляет собой воспаление слизистой полости рта, с формированием специфического налета. Патологию вызывают микроорганизмы candida albicans или candida tropicalis. Это самые распространенные грибы, встречающиеся в полости рта у детей и взрослых при молочнице. Как и другие бактерии кандиды присутствуют в организме человека, не причиняя вреда.
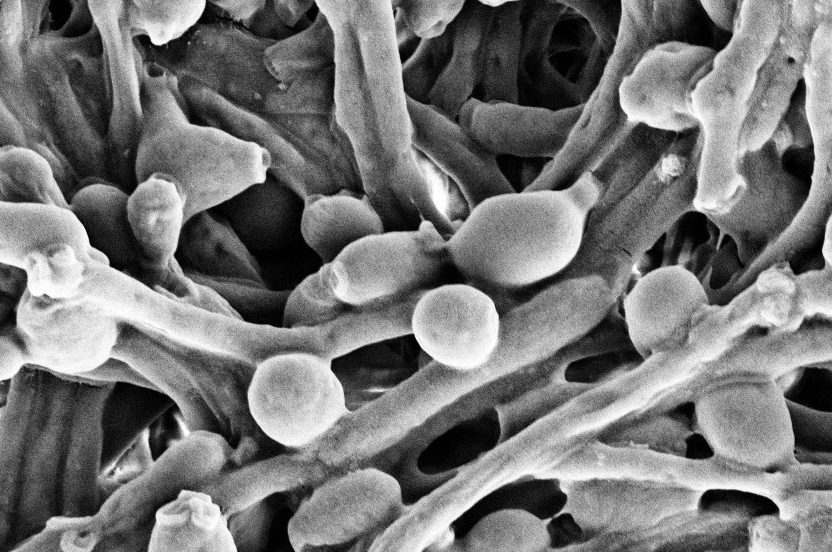 Candida Albicans
Candida Albicans
При неблагоприятных факторах кандиды начинают активно развиваться, поражая слизистые оболочки, в том числе и полости рта. Этому во многом способствует снижение иммунологического статуса организма ребенка. Извне попадает массовое количество патогена. Дефицит полезных бактерий не позволяет бороться с грибами, и молочница начинает развиваться активно.
У ребенка иммунная система еще не сформирована и слабо адаптированна к инфекциям. По этой причине заболевание чаще встречается именно у детей. Благоприятные условия для заражения создаются при контакте с обсемененными игрушками, когда грудничок тянет их в рот.
Причины молочницы во рту у ребенка
Часто грибковые поражения наблюдаются у недоношенных детей , так как у них обычно ослабленный иммунитет. Также подвержены кандидозу младенцы на искусственном вскармливании .
В молоке матери содержаться специфические вещества, не позволяющие развиваться кандидам у ребенка во рту.
Другими причинами является:
- заражение от матери через родовые пути;
- грибок локализуется на сосках молочных желез, при кормлении грудью происходит прямой контакт слизистой ротовой полости и грибковой флоры;
- плохо обработанная бутылочка для кормления;
- обсеменение грибами пустышки;
- плохая гигиена рук взрослого во время ухода за животными, как результат – кандида попадает к ребенку;
- длительное лечение антибиотиками;
- частое срыгивание ребенком, во время кормления.

Слюна человека обладает защитными свойствами от многих микробов. Кандидоз ротовой полости часто возникает на фоне повышенной сухости слизистой рта. Дети старшего возраста заражаются молочницей из-за потребления грязных фруктов, овощей, сырого молока и воды. Если мясо обсемененное грибком и находится рядом с другими продуктами, то риск переноса инфекции будет очень велик.
Внимание! Кандидоз полости рта у детей старше 1 года. Требует пристального внимания родителей. Внезапное появление заболевания может свидетельствовать о наличии в организме других тяжелых патологий.
Грибковый стоматит во рту детей формируется на фоне любых факторов приводящих к снижению защитных свойств. Это недосыпание, авитаминозы, хронические и острые психологические травмы, неправильное питание.
Симптомы кандидоза полости рта
- В начале заболевания в ротовой полости ребенка появляется гиперемия и незначительная отечность на деснах, мягком и твердом небе, языке. Новорожденный становится капризным, отказывается от питания и соски.
- Затем на покрасневших участках образуются белесоватые пятна, которые сливаются в единый очаг похожий по структуре на творожную массу. Рот постепенно покрывается налетом. Его цвет от приглушенного белого до желтоватого оттенка.
Кандидоз в полости рта ребенка сопровождается жжением и болезненностью глотания. Особые неприятные ощущения вызывает горячая, острая или кислая пища. При грудном вскармливании наблюдается частое срыгивание. Недостаток поступления полезных веществ приводит к задержке развития.
При локализации грибка в углах рта формируется трещины, покрытые налетом. Область поражения гиперемирована, может кровоточить.
Внимание! При молочнице у детей наблюдается резкое повышение температуры тела без причин, поэтому необходимо наблюдать за гипертермией у грудничка, даже в ночное время.
В зависимости от течения выделяют три вида да кандидоза:
- Легкая форма . Слизистой рта покрывается красноватой сыпью, которую маскирует белый налет. После обработки антисептическими растворами молочница отступает.
- Форма средней тяжести . На гиперемированных и отечных участках, пораженных кандидозом мягких тканей, появляются белые пятна. Постепенно они сливаются, покрываются налетом, при удалении которого обнажается кровоточащая поверхность.
- Тяжелая форма . Обнаруживается молочница на губах у ребенка, языке, деснах и даже горла. Вся слизистая покрыта непрерывной белой пленкой. Состояние резко ухудшается, гипертермия сопровождается обезвоживанием организма на фоне тяжелого кандидоза.
Диагностика молочницы на губах, деснах, в полости рта
В острой стадии кандидоз полости рта часто путают с дифтерией или ангиной. Для уточнения диагноза требуется проведение лабораторных исследований. Основной методикой является бактериальный посев налета. Это позволяет уточнить тип грибка и назначить правильное лечение. На фото ниже классическое поражение слизистой рта кандидозом.
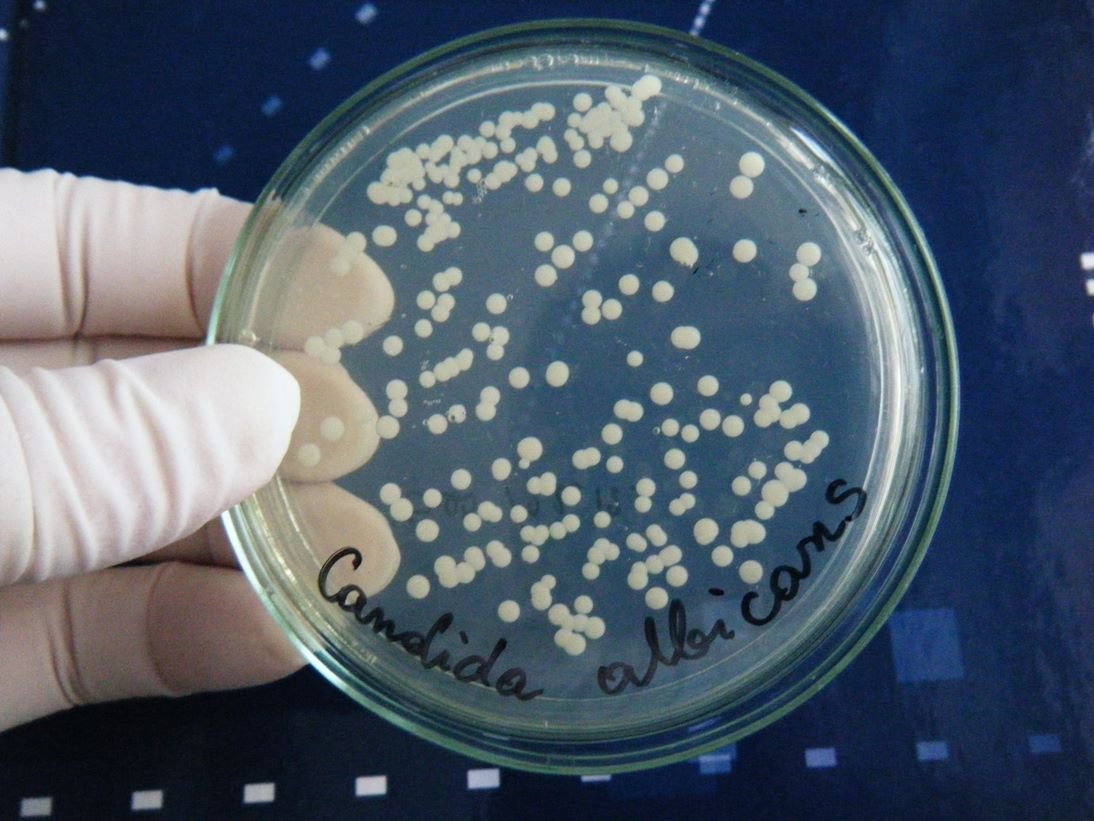
Ребенку обязательно проводят ларингоскопию для определения состояния гортани и глотки. Важно выявить на какую глубину дыхательных путей малыша распространилось заболевание. Не обойтись и без анализа крови. Общее исследование позволяет выявить содержание лейкоцитов, как основных защитников организма ребенка от инфекционной флоры. Взятие крови из вены помогает выявить антитела к патогенным микробам и определить каков иммунитет.
Лечение кандидоза полости рта у ребенка
Прежде всего, при молочнице необходимо предупредить распространение инфекции. Больных изолируют и проводят исследования контактных детей. Первоначальные мероприятия направлены на устранение тяжелых симптомов. Далее приступают к локализации роста грибов во рту и во всем организме.
Лечение молочницы у новорожденных и грудничков
Молочница рта у грудничка не редкость. В случае протекание болезни в легкой форме, специальное лечение не требуется. Достаточно мероприятий по снижению симптоматических явлений. Обработка рта легким антисептиком поможет устранить неприятные ощущения за 1 день.
Родителям необходимо помнить, что температура в помещении, где находится ребенок, не должна превышать 20 градусов, а влажность не более 50% . Если воздух чрезмерно теплый и сырой, то это способствует развитие многих спор грибов, в том числе и candida. Частое проветривание комнаты поможет сохранить оптимальный режим.
Чрезмерно сухой воздух, также скажется на состоянии слизистой оболочки полости рта. У ребенка она будет пересыхать, приводя к появлению микротрещин. В этих поврежденных участках начинает активно развивается грибок, приводя к полноценному развитию кандидоза.
Если проявляется молочница на губах у детей, то уже говорят о запущенной форме . В этом случае необходимо проводить полноценное лечение.
Слизистую оболочку полости рта малышу систематически протирают раствором питьевой соды. Достаточно одной чайной ложки на литр воды для получения лечебного раствора. Стерильные ватные тампоны смачивают в этой смеси и аккуратно протирают ребенку весь рот. Обработку осуществляют до 6 раз в сутки.
Если кандидоз развиваются у детей старше 6 месяцев, то допускается применение следующих препаратов:
Методика применения и дозировка рассчитывается педиатром на приеме.
Дети от года до 3-х лет
Лечение кандидоза полости рта у детей 3-летнего возраста проводят комплексно, воздействуя на проблему местно и обще.
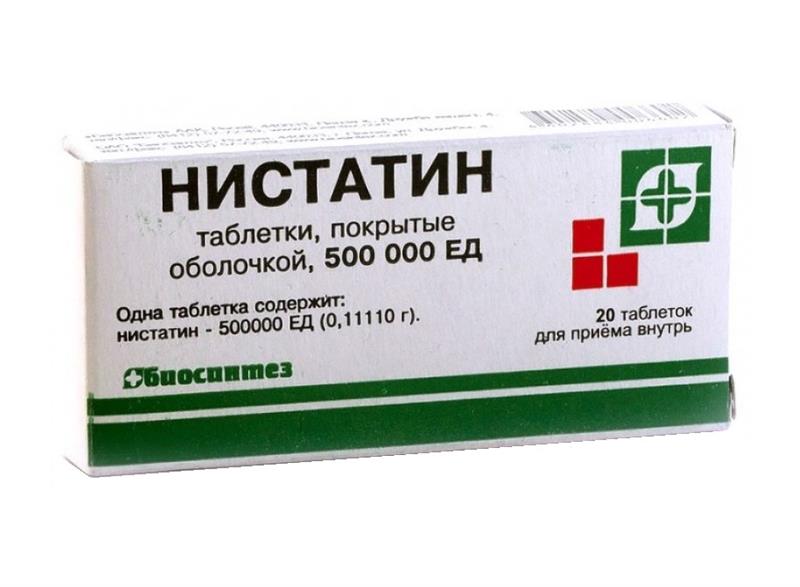
- Если ребенок способен правильно осуществлять полоскание рта, то для обработки слизистой подойдет раствор состоящий из: одной таблетки Нистатина, одной ампулы витамина B12 и 10 мл физраствора.
- При наличии сильного зуда на губах, деснах и кожи вокруг рта используют гель Фенистил . Средство обладает антигистаминным действием, снижает раздражительность патогенной микрофлоры. Родителям необходимо следить, чтобы гель случайно не попал в рот малышу.
- Самым простым воздействием в качестве антисептика будет полоскание р аствором пищевой соды . Средство обладает выраженным фунгистатическим воздействием. Позволяет не только остановить развитие грибковой флоры, но и уменьшить колонии патогена в ротовой полости.
- Пораженные участки обильно смазывают Нистатиновой мазью или раствором Люголя .
- Для укрепления иммунитета показаны витамины группы B, кальций, препарат железа.
- Ближе к 3 годам и старше полость рта допускается обрабатывать антисептическими спреями, такими как Максиколд ЛОР или Гексорал.
Если молочница сформировалась на фоне приема антибиотиков, то их следует отменить. Медикаменты заменяют на другие лекарственные средства после согласования с врачом. Отмена антибактериальных препаратов проводится медленно, чтобы не спровоцировать обострение общего заболевания для лечения, которого они были назначены.
Важным моментом лечение является устранение причины. Надо провести стерилизацию бутылочки для кормления, посуды, пустышки и очистить антисептиком игрушки.
Если ребенок до сих пор находится на грудном вскармливании, то маме необходимо тщательно помыть грудь мыльной водой. Затем обработать антисептическим раствором. Использовать, например, Мирамистин.
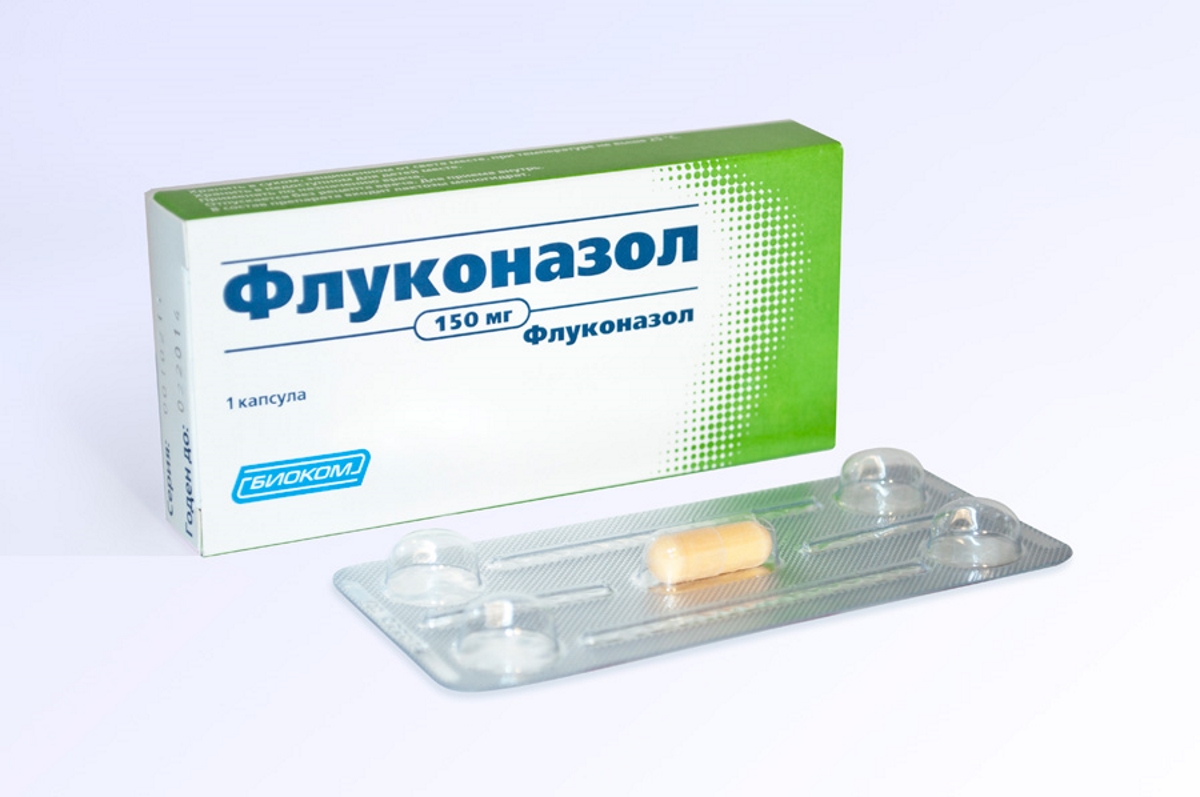
Лечение кандидоза у детей старшего возраста
У грудничков молочница излечивается быстро. В старшем возрасте требуется системная терапия. Лучше использовать препараты на основе флуконазола . Активное вещество оказывает противогрибковое действие на весь организм сразу. Часто назначаемые представители это: Дифлазон и Дифлюкан . Препараты вводят внутривенно, внутримышечно или через рот.
Местно пораженные участки обрабатывают антисептиками, например, 0,1 % хлоргексидином . Подойдет 1% раствор бриллиантовой зелени или метиленовый синий. Под их воздействием грибок перестает активно размножаться. Из общего воздействия показаны:
- витаминотерапия;
- полноценное питание;
- занятие физической культурой;
- закаливание;
- санаторно-курортное лечение;
- летний отдых на море.
Дети старшего возраста болеют молочницей несколько дольше малышей. Грибковая флора в этот период способна поражать не только слизистую рта, но и распространяться по всему организму.
Народные методы
Лечение кандидоза легкой формы, допускается народными средствами. Они обеспечат снижение зуда и отечности слизистой полости рта. Из нетрадиционной медицины зарекомендовали себя такие лекарственные травы как:
Для приготовления нужного раствора 1 ложку травы заваривают стаканом кипятка и выдерживают 30 мин. Полученным отваром следует часто полоскать рот в течение дня, после еды.
Внимание! Самостоятельное лечение молочницы недопустимо. Не грамотный подбор лекарственных препаратов приведет к образованию запущенного кандидоза и появлению тяжелых осложнений.
Если проявляется молочница на деснах у грудничка, на языке и небе, то пораженные участки протирают марлевой салфеткой, смоченной в отварах лекарственных растений.

У взрослых детей рот обрабатывают соком алоэ. Натуральное средство обладает выраженным регенерирующим и противовоспалительным действием. Частично разведенным соком алоэ полощут рот 5–7 дней, пока налет не станет уменьшаться.
Диета
Соблюдение рациона питания рекомендовано при многих болезнях. В случае кандидоза следует исключить следующие блюда:
- сладости;
- кислые продукты;
- черный чай и кофе;
- грибы;
- молочные продукты;
- изделия с использованием теста на дрожжах;
- газированные напитки;
- соленные, кислые и острые продукты.
Детям подойдет полужидкая каша. Рыба и мясо должны быть не жирными и разваренными. Допускается прием варенных куриных яиц, печеных яблок, отварного картофеля. Ребенку грудного возраста стоит давать часто теплую воду или ромашковый чай.
Профилактика кандидоза у ребенка
Молочница у грудничка не появится, если систематически проводить обработку игрушек, сосок, прорезователей для зубов и других предметов, которые часто ребенок тащит в рот. Исключить всяческие возможности заражения от контактных больных.
При беременности женщина должна пройти диагностику по выявлению влагалищного кандидоза. При наличии заболевания провести качественное лечение противогрибковыми препаратами. Во время терапии антибиотиками параллельно принимать лактобактерии. Они помогут защитить и восстановить положительную микрофлору кишечника и полости рта.
Уже с 6 месяцев грудничок должен потреблять овощи и фрукты. Постепенно добавляют в меню кисломолочные продукты. Не стоит забывать о закаливании и профилактике простудных заболеваний у ребенка.
Кандидоз у новорожденного необходимо диагностировать и лечить с первых дней проявления. От заболевания, возможно, избавиться раз и навсегда. В случае запущенного процесса есть риск поражения внутренних органов и систем. Такое состояние крайне негативно отразится на здоровье ребенка и в дальнейшем приведет даже к инвалидизации.
- Шумский Л.В., Гребнев Е.Н., Юрченко Е.В. — Герпетическая инфекция полости рта и губ, Самара, 1996.
- Под ред. проф. Л.П.Кисельниковой — Детская стоматология, М.: ГЕОТАР—Медиа, 2014.
- Курякина Н.В. — Терапевтическая стоматология детского возраста, – Медицина, 2004.
- Ralph E. McDonald, David R. Avery, Jeffrey A. Dean — Dentistry For The Child And Adolescent — Mosby — 2004
- Виноградова Т.Ф., Максимова О.П., Мельниченко Э.М. — Заболевания пародонта и слизистой оболочки полости рта у детей, М., 1983.
- Кузьмина Э.М. с соавт. — Профилактика стоматологических заболеваний у беременных женщин и детей раннего возраста, М., ММСИ. 1999.
Гингивостоматит: виды, причины, симптомы и лечение
Пародонтоз – лечение в домашних условиях народными средствами
Источники:
http://lektsii.org/1-10333.html
http://megapredmet.ru/1-66894.html
http://desnazub.ru/detskaya-stomatologiya/kandidoz-polosti-rta-u-detej