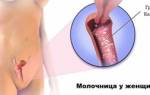
У кого врача лечить молочницу
Содержание
- 1 У кого врача лечить молочницу
- 1.1 Какой врач лечит кандидоз
- 1.2 Сдача анализов на кандидоз у врача
- 1.3 ПЦР на 8 типов и 3 типа кандид
- 1.4 Анализы на антитела при кандидозе
- 1.5 Посевы при кандидозе
- 1.6 Лечение орального кандидоза у врача
- 1.7 Лечение мочеполового кандидоза у врача
- 1.8 Контроль после лечения кандидоза
- 1.9 Лечение кандидоза при ВИЧ
- 1.10 Когда после лечения кандидоза возможен секс
- 1.11 Какой врач лечит молочницу?
- 1.12 Формы молочницы (кандидоза)
- 1.13 Какой врач лечит молочницу
- 1.14 Какой врач лечит молочницу во рту
- 1.15 Какой врач лечит молочницу у мужчин и женщин
- 1.16 Гинеколог: как правильно лечить молочницу?
- 1.17 Как правильно лечить молочницу?
- 1.18 Факторы, способствующие распространению молочницы
- 1.19 Молочницу классифицируют на:
- 1.20 Проявления молочницы:
- 1.21 Что требуется для диагностики молочницы (кандидоза)?
- 1.22 Лечение молочницы
- 1.23 Нужно ли лечить супруга пациентки от молочницы
- 1.24 Что делать, чтобы предотвратить рецидив молочницы
- 1.25 Контроль лечения молочницы
Какой врач лечит кандидоз

Кандидоз – грибковая инфекция, часто поражающая урогенитальную систему.
Поговорим о том, у какого врача нужно лечить это заболевание, какими методами его диагностируют и какие препараты принимают для уничтожения грибка. Многие пациенты не знают, к какому врачу идти с кандидозом. Если у вас возникли симптомы, напоминающие грибковую инфекцию, то обращаться стоит к дерматовенерологу.
При локализации патологии в урогенитальной системе у женщин они могут также пойти на прием к гинекологу. Врач, лечащий кандидоз у мужчин, это может быть уролог.
Вначале доктор назначает анализы, чтобы подтвердить диагноз. А после его установления назначаются препараты для уничтожения грибковой инфекции.
Поверхностные кандидозы обычно хорошо поддаются лечению. Особенно у пациентов без нарушений функции иммунной системы. Но при нарушении иммунитета возможны осложнения.
Кандидоз может перейти в глубокую форму. Или поверхностный кандидоз может стать рецидивирующим с обострениями несколько раз в год.
Чтобы этого не произошло, не стоит заниматься самолечением. Обратитесь к врачу и получите адекватную терапию.
- Сдача анализов на кандидоз у врача
- ПЦР на 8 типов и 3 типа кандид
- Анализы на антитела при кандидозе
- Посевы при кандидозе
- Лечение орального кандидоза у врача
- Лечение мочеполового кандидоза у врача
- Контроль после лечения кандидоза
- Лечение кандидоза при ВИЧ
- Когда после лечения кандидоза возможен секс
Сдача анализов на кандидоз у врача
Кандидоз имеет характерные клинические проявления. Болезнь можно заподозрить по симптомам. Это покраснение слизистой оболочки, высыпания на ней, белый налёт и густые выделения.
Но для подтверждения диагноза нужны анализы. Они направлены на выявление возбудителя кандидозов.
Для этого применяются такие методы:
- микроскопия мазка – в образце обнаруживается псевдомицелий и почкующиеся грибковые клетки;
- ПЦР – для выявления генетического материала гриба и установления видовой принадлежности;
- культуральное исследование – для определения количественных показателей и оценки чувствительности грибков к препаратам.
Реже используется серологическая диагностика.
По анализу крови можно судить об отсутствии глубокого кандидоза.
ПЦР на 8 типов и 3 типа кандид
ПЦР – это метод исследования, при котором происходит идентификация микроорганизма по фрагменту ДНК.
Диагностический тест может назначаться даже в тех случаях, когда этап первичной диагностики завершен, и кандиды обнаружены в мазке. Целью исследования является определение вида гриба.
Чаще всего заболевание вызывает кандида альбиканс. В структуре данной разновидности микозов она составляет 87%.
Но существуют десятки других грибков. Они встречаются значительно реже.
На втором месте по распространенности C. glabrata. Доля этого микроорганизма – 4,3%.
Около 2% имеют кандиды tropicalis, parapsilosis, gullermondii.
Ещё реже встречаются C. lusitaniae.
Другие грибы выявляются в редких случаях. Их доли в структуре заболеваемости оцениваются в доли процентов.
ПЦР позволяет установить точный вид микроорганизма. Это влияет на выбор лечения.
Болезни, вызванные кандида альбиканс, встречаются чаще всего. При этом они хорошо поддаются лечению антимикотиками и редко рецидивируют.
В то же время другие кандиды часто вызывают инфекцию с рецидивирующим течением. Зачастую они не реагируют на противогрибковую терапию.
Анализы на антитела при кандидозе
Применяются при подозрении на кандидоз и серологические исследования. В крови могут быть выявлены иммуноглобулины класса G.
Исследование проводится не для подтверждения, а исключения кандидоза. Тест назначают при подозрении на инвазивный (глубокий) кандидоз. Хотя он может быть положительным и при поверхностной грибковой инфекции, а также в случае колонизации слизистых оболочек.
Таким образом, положительный результат теста практически не дает врачу никакой информации. Потому что он может быть таким и при отсутствии активного воспалительного процесса.
А вот негативный результат практически гарантирует, что у человека нет глубокого кандидоза.
Посевы при кандидозе
Посев – одно из самых информативных исследований на кандидоз. Оно обладает высокой чувствительностью и специфичностью. Проводиться может посев любого клинического материала.
При урогенитальном кандидозе это обычно мазок из уретры или влагалища. Хотя высеиваться также может кал, кровь, мокрота.
Получают такие результаты:
- наличие или отсутствие роста колоний на питательной среде (при наличии роста подтверждается факт кандидозной инфекции);
- количественные показатели;
- видовая принадлежность возбудителя;
- чувствительность к препаратам с противогрибковым эффектом.
Количественные показатели оцениваются в КОЕ. Чрезмерной считается концентрация грибков 10 4 КОЕ и выше. В этом случае считается, что кандида способна вызвать воспалительный процесс. Если концентрация меньше, причиной воспаления могут быть другие микроорганизмы.
Наиболее ценной информацией, которую получает врач, является чувствительность к антимикотикам. Она позволяет сразу назначить эффективный препарат и не тратить время на безрезультатное лечение.
Она позволяет сразу назначить эффективный препарат и не тратить время на безрезультатное лечение.
Несмотря на высокую информативность, применяется посев редко.
Причин тому несколько:
- в основном кандидоз хорошо поддается эмпирическому лечению;
- культуральное исследование занимает от 7 до 10 дней;
- существуют более простые и недорогие способы диагностики (например, микроскопия мазка).
Поэтому посев используется только в сложных случаях. Например, при рецидивирующем кандидозе и неэффективности лечения антимикотиками.
Лечение орального кандидоза у врача
При кандидозе полости рта лечение проводится от 2 до 5 дней. Его прекращают только при полном исчезновении симптомов заболевания. Проводят орошение ротовой полости раствором натриевой соли нистатина или леворина. Применяют местно 5% левориновую мазь.
Может также использоваться:
- хлоргексидина биглюконат – 3 раза в сутки;
- 1% нистатин или клотримазол – 2 раза в день.
Если эффекта от местного лечения нет, показаны системные антимикотики.
Внутрь назначают кетоконазол 200 мг. Суточная доза – 1 или 2 таблетки. Курс лечения – 3-5 дней.
Флуконазол назначают по 50 мг.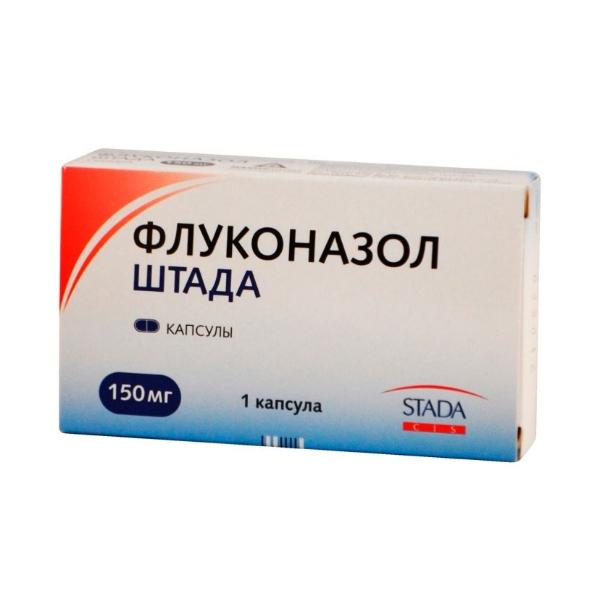 Принимают в день 1 или 2 таблетки. Курс лечения – 1 или 2 дня.
Принимают в день 1 или 2 таблетки. Курс лечения – 1 или 2 дня.
По показаниям может применяться симптоматическое лечение.
Для обезболивания применяется 1% лидокаин или 0,5% прокаин.
Лечение мочеполового кандидоза у врача
При мочеполовом кандидозе предпочтение отдается местному лечению. Такая рекомендация связана с тем, что устойчивость к антимикотикам у грибков постоянно растет.
Ограничение применения препаратов системного действия позволяет её сдерживать.
При кандидозе вульвы назначают:
- натамицин в свечах – 1 раз в сутки, курсом 5 дней;
- клотримазол в вагинальных таблетках – 1 раз в день, 200 мг, курсом 3 дня (можно использовать по 100 мг, курсом 7 дней);
- 1% крем клотримазол в течение 1 недели (применять однократно перед сном).
Местно также могут применяться бутоконазол, итраконазол или миконазол. При неэффективности такой терапии показано системное лечение.
Внутрь назначается однократно флуконазол в дозе 150 мг. Или используется итраконазол по 100 мг в сутки, курсом 3 дня.
У мужчин аналогичные схемы системной терапии применяются при кандидозном баланопостите.
Местно допускается использование:
- 1% крема клотримазол 2 раза в день, курсом 1 неделя;
- 2% натамицина в виде крема, 1 или 2 раза в день, курсом 1 неделя.

При хроническом рецидивирующем кандидозе лечение проводится в 2 этапа.
Вначале применяется указанная выше схема, чтобы купировать очередное обострение. Далее назначается поддерживающая терапия. Она продолжается в течение полугода.
У женщин применяются:
- вагинальные суппозитории натамицин по 100 мг, 1 раз в неделю (препарат выбора, если кандидоз вызван не кандидой альбиканс);
- клотримазол в виде вагинальных таблеток по 500 мг, 1 раз в неделю.
Как у женщин, так и у мужчин может использоваться флуконазол внутрь. Он назначается в дозе 150 мг, 1 раз в неделю.
В лечении беременных допускаются только местные препараты. Иногда урогенитальная форма заболевания сочетается с кишечным или анальным кандидозом. В таком случае применяется одновременно местное и системное лечение.
Для приема внутрь используют натамицин. Его принимают по 1 таблетке 100 мг, 1 раз в день.
Контроль после лечения кандидоза
После лечения нужно убедиться, что кандидоза больше нет. Подтверждение может проводиться различными способами.
Для этого используют:
- микроскопическое исследование мазка;
- ПЦР с количественным определением;
- культуральная диагностика.
Полное уничтожение возбудителя не обязательно.
- ушли симптомы;
- пропали признаки воспаления, исчезли лейкоциты из мазка.
Лечение кандидоза при ВИЧ
У ВИЧ-инфицированных нередко развивается инвазивный кандидоз. Это оппортунистическая инфекция. Она быстро прогрессирует при снижении иммунитета.
А при ВИЧ оно неизбежно вследствие уменьшения количества CD4 лимфоцитов.
Определенные сложности возникают на этапе диагностики кандидоза. Потому что заболевание имеет неспецифические проявления.
Затруднена и лабораторная диагностика. Кандидоз обычно развивается при концентрации CD4 меньше 200 в мкл. Патология очень опасна.
Инвазивный кандидоз у ВИЧ-инфицированных имеет летальность до 45%. Смерть наступает в результате ДВС-синдрома или инфекционно-токсического шока.
У 90% больных отмечается лихорадка.
Часто поражается сердечно-сосудистая система. Нередко выявляются признаки дыхательной недостаточности.
У большинства ВИЧ-инфицированных выявляются очаги кандидоза на ногтях. У них часто кандидоз вызывает не один, а сразу несколько возбудителей. Кроме того, может присоединяться бактериальная инфекция. В организме формируются гнойные очаги.
Для диагностики заболевания используются такие методы:
- микроскопия;
- гистологическое исследование тканей;
- культуральный метод.
Золотым стандартом диагностики считается посев крови. Чувствительность метода достигает 70%. Но положительный результат может быть получен только на поздней стадии инфекционного процесса.
Ещё одним минусом является длительность проведения исследования. Оно занимает более 1 недели.
Серологические методы применяются лишь как вспомогательные. Потому что они не позволяют отличить активную инфекцию от колонизации.
Лечение ВИЧ-инфицированных начинается ещё до установления диагноза. Проводится эмпирическая противогрибковая терапия.
- каспофунгин (не применяется при поражении мозга);
- флуконазол.
Это средства первого выбора.
Альтернативными препаратами являются:
В последние годы также начал применяться анидулафунгин. Через неделю оценивают эффективность терапии. Если она недостаточная, антимикотик меняют.
Когда после лечения кандидоза возможен секс
При урогенитальном кандидозе пациенту противопоказан секс. Причины этого очевидны: он может заразить партнера.
Причины этого очевидны: он может заразить партнера.
Желательно воздерживаться от половых контактов до полного излечения заболевания. То есть, до момента исчезновения симптомов и получения отрицательных результатов исследования. Допускаются половые контакты с использованием презерватива.
При появлении симптомов кандидоза, обращайтесь в нашу клинику. Мы проведем обследование и установим диагноз. У нас используются все современные методы диагностики заболевания. При выявлении грибковой инфекции вы получите лечение.
При подозрении на кандидоз обращайтесь к автору этой статьи – урологу, дерматовенерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Какой врач лечит молочницу?

Молочница (кандидоз) – модификация инфекции, вызванная грибками Candida albicans. Микроскопические грибковые организмы Кандида живут в микрофлоре ротовой полости, толстой кишке, влагалище у значительного числа сильных и отличающихся отменным здоровьем людей. Болезнь обуславливается не наличием грибков, а их способностью к размножению и чрезмерному количеству. Часто болезнь возникает вследствие снижения иммунитета. Появление болезни провоцирует и употребление сильнодействующих антибиотиков.
Внимание! Знакомство человека с грибками Candida часто впервые происходит внутриутробно. При появлении симптомов молочницы у женщин о которых мы писали, настоятельно рекомендуется обратиться к врачу.
Грибок Candida был обнаружен учёными в плаценте, оболочке пуповины и жидкости, обволакивающей плод инфицированной роженицы. Ребёнок при рождении может быть инфицирован через родовые пути, при кормлении, уходе, через бытовые предметы, продукты питания.
Благоприятные условия для увеличения численности грибка Candida:
- Профессиональная вредность.
- Влажность.
- Температура.
- Заболевание эндокринной системы и обмена веществ.
- Приём гормональных, цитостатические препаратов.
- Приём кортикостероидов.
Знайте! Люди часто заражаются бытовым путём, при наличии грибка в воздухе, постельных принадлежностях.
Формы молочницы (кандидоза)
Человек, впервые столкнувшийся с появлением инфекции, не придаст этому большого значения. Симптомы у людей разные и протекать болезнь способна по-разному.
Независимо от места локализации грибка молочница делится на:
Самой лёгкой формой является кандидоносительство. Такое состояние не имеет открытых форм, протекая в организме, скрыто. Кандида не наносит вред организму вследствие сильного иммунитета, не дающего развиваться болезни. Это состояние для здорового человека не представляет опасности. Определить повышенное количество грибка возможно только при сдаче анализов.

Беременная женщина с наличием большого количества грибка должны пройти лечение, которое защитит ребёнка от инфекции. Мужчины с кандидоносительством способны передавать грибок партнёршам, имеющим слабый иммунитет.
Важно! Читайте о симптомах и лечении молочницы при беременности в нашей статье!
Острая форма молочницы самая распространённая. Делится на осложнённую и не осложнённую:
- Осложнённая — вызывается воспалительными процессами в организме или наличием ещё одной инфекции.
- Не осложнённая — сопровождается зудом и последующими выделениями. При правильном и своевременно поставленном врачом диагнозе лечение препаратами проводиться в течение двух месяцев.
Хроническая — обусловлена протеканием заболевания, не поддающемуся лечению с длительностью более трёх месяцев. Страдают хронической формой люди с низким иммунитетом. При хроническом заболевании кандидозом рецидивы периодические с различными интервалами. Причинами возникновения рецидивов являются климатические условия, простудные болезни, месячные. Люди с онкологическими заболеваниями или СПИДом подвергаются постоянным рецидивам.
Знайте! Особо опасными являются фрукты, овощи, молочные продукты, сырое мясо. Эти продукты перенасыщены грибком Кандида.
Проявление заболевания обусловлено очагами локализации. Молочницу делят на: системную и поверхностную.
Поверхностная – общеизвестный вид, при котором инфекция поражает наружные органы.
Системная – воздействует на внутренние органы:
- мочеполовую систему;
- слизистую оболочку дыхательных путей,
- пищеварительный тракт.
Какой врач лечит молочницу
Поверхностный кандидоз – очень распространённая форма. При заболевании поражаются увлажнённые участки человеческого тела: кожа, слизистая оболочка, уголки рта, ногтевые пластины, гениталии, межпальцевые зоны.

Первоначально заболеванию подвергаются крупные складки кожи. Они имеют чётко очерченные края с отслаивающимся эпидермисом. При наличии этих симптомов необходимо без промедления обратиться к дерматологу. Дерматолог специализируется на лечении кожи, слизистой оболочки, волос, ногтей.
Кандидозным стоматитом (candidosa stomatitis) часто болеют маленькие дети, курящие женщины, люди преклонного возраста, носящие зубные протезы. При появлении первых симптомов заболевания: появление белёсого налёта на языке, дёснах, нёбе люди не знают, к какому врачу идти. Лечит стоматит кандидозный врач – стоматолог.
Какой врач лечит молочницу во рту
Кишечный (системный) кандидоз является следствием нарушения баланса в желудочно-кишечном тракте вследствие размножения грибка Candida. Симптомами часто бывают: усталость, обложение языка, диарея, запор, раздражительность, депрессия, перхоть. Периодические воспалительные процессы, газы и вздутие живота, болезненные проявления в мышцах, сухожилиях, суставах. Грамотную и полноценную диагностику проведёт врач — гастроэнтеролог.
Внимание! Большую опасность вызывает влияние грибковой инфекции на селезёнку, сердечно-сосудистую систему печень, головной мозг, нервную систему, почки, лёгкие. Поэтому лечение молочницы у женщин в домашних условиях пользуется большой популярностью.
Какой врач лечит молочницу у мужчин и женщин
Молочница половых органов (вагинальный кандидоз) возникает не только у женщин, но и у мужчин. Симптомы заболевания зависят от уровня развития болезни, пола человека, а также его возраста.
Признаки болезни у женщин:
- Влагалищные выделения.
- Раздражение половых органов (внутри).
- Воспаление влагалища, половых губ.
- Болевые ощущения при половых сношениях.
- Боль наружных половых органах.
- Рези при мочеиспускании.
Признаки болезни у мужчин:
- Отёк пениса (крайняя плоть).
- Белые, густые, слизистые выделения, имеющие неприятный запах.
- Непрестанный зуд.
- Покраснение и боль головки члена.
Подробно о молочнице у мужчин мы уже писали в нашей статье!
Заболеванию подвергаются не только женщины, ведущие половую жизнь, но и юные девушки, леди преклонного возраста. Причиной служит понижение иммунитета, самолечение антибиотиками. Женщины при первых симптомах обращаются к врачу гинекологу. Доктор проведёт осмотр, возьмет мазок. Назначит необходимое лечение.
Важно! Лечение молочницы народными средствами проводиться после консультации с врачом.

Мужчины при симптомах молочницы обращаются к врачу – урологу. Врач берёт мазок, по результатам анализа определяет количества грибка. Более точный диагностический анализ даёт исследование бактериологического характера. Проводится посев материала в спецсреду.
Таким способом уролог определяет чувствительность Кандида к противогрибковым препаратам. При обнаружении грибковой инфекции уролог направить больного к врачу – дерматовенерологу. По статистике в большинстве случаев мужчины заражаются молочницей при половом контакте.
Внимание! Молочница передаётся половым путём. При этом заболевание не является венерическим.
Берегите своё здоровье, внимательно относитесь к внешнему виду кожи, состоянию внутренних органов. При недомоганиях и перечисленных симптомах безотлагательно посетите рекомендуемого врача.
Гинеколог: как правильно лечить молочницу?
Большинство представительниц прекрасного пола знает о симптомах молочницы не понаслышке. Надо сказать, что мужчин это заболевание тоже не обходит стороной. А между тем, возбудитель молочницы — житель нашей нормальной микрофлоры. Почему он начинает вести себя агрессивно, и что с этим делать — расскажет гинеколог Альбина Романова.
Как правильно лечить молочницу?
Молочница (вульвовагинальный кандидоз)— грибковая инфекция, которая вызывается микроскопическими дрожжеподобными грибами рода Candida (чаще всего встречается Candida albicans), и характеризуется воспалением слизистой оболочки вульварного кольца, влагалища, уретры, промежности в целом. Эти грибы относят к условно-патогенным микроорганизмам (то есть они входят в состав нормальной микрофлоры рта, влагалища и толстой кишки практически всех здоровых людей), поэтому для развития данного заболевания важно не просто наличие грибов этого рода, а их размножение в очень большом количестве, а это, чаще всего, возникает при снижении иммунитета.
Врачи называют молочницу и кандидозным кольпитом, и вульвовагинальным микозом, и урогенитальным кандидозом, и генитальным грибком, но суть от этого не изменяется, это один и тот же патологический процесс.
К сожалению, молочница — это очень распространенное заболевание среди женского населения. Более 75% женщин всей планеты хоть раз в жизни перенесли эту болезнь, а треть из них, получивших достаточную терапию, заболевают вновь (возникает рецидив заболевания).
Факторы, способствующие распространению молочницы
- ношение синтетического, облегающего нижнего белья (например, всем известные «стринги»)- повреждение слизистых оболочек в местах трения, занос микрофлоры с ануса во влагалище.
- Использование ежедневных гигиенических прокладок.
- Неестественные половые контакты (анальный, оральный)- происходит нарушение нормальной микрофлоры влагалища, способствующее развитию молочницы.
- Сахарный диабет — сильные сдвиги в иммунной системе, учащенное мочеиспускание, ожирение (как правило, сопутствующее сахарному диабету), трудности с личной гигиеной, изъязвление слизистых оболочек мочеполового тракта — способствуют развитию молочницы.
- Лечение антибактериальными препаратами широкого спектра действия- убивают не только патогенные микроорганизмы, которые вызвали болезнь(например, пневмонию), но и условно-патогенные микроорганизмы населяющие наш желудочно-кишечный тракт и половые пути: на «опустевшем» месте очень хорошо развивается и растет грибковая флора- возникает молочница.
- Беременность- при беременности снижается иммунная защита, чтобы плодное яйцо не воспринималось организмом как чужеродное тело, поэтому будущие мамы более подвержены любым инфекциям, в том числе, и кандидозу.
- Применение высокодозированных оральных контрацептивов (содержащих 30 и более мкг этинилэстрадиола), внутриматочных контрацептивов (спираль), спермицидов, диафрагмы (для контрацепции)- ослабление местного защитного барьера во влагалище.
- Применение глюкокортикостероидов- фактор изменения метаболизма в органах и тканях, способствующий развитию молочницы.
Вульвовагинальный кандидоз (молочница) не является инфекцией передающейся половым путем, несмотря на то, что у половых партнеров выявляются одинаковые штаммы грибов. Скорее всего, эту патологию можно связать с дефектом иммунной системы на разном уровне (снижение общего или местного иммунитета). Кандидозоносительство не является болезнью, так как у здорового человека присутствуют эти условно-патогенные микроорганизмы.
Молочницу классифицируют на:
- Острый кандидоз.
- Рецидивирующий (хронический) кандидоз.
Проявления молочницы:
- Зуд и жжение во влагалище и в области наружных половых органов, усиливаются во время сна, после водных процедур, после полового акта, во время менструации.
- Бели – обильные или умеренные творожистые выделения из половых путей от белого до серо-желтого цвета, без запаха.
- Болезненный половой акт.
- Болезненное (с резью) и учащенное мочеиспускание.
- Отек и покраснение слизистых оболочек наружных половых органов, следы расчесов (мацерации кожи и слизистых оболочек).
Могут быть как все вышеперечисленные признаки молочницы, так и их часть (заболевание протекает стерто, без выраженных жалоб со стороны пациентки).
Что требуется для диагностики молочницы (кандидоза)?
Наличие жалоб у пациентки на зуд, творожистые выделения из половых путей, нарушение мочеиспускания, симптомов местного воспаления в области наружных половых органов (отек, покраснение, мацерации), данных лабораторных исследований: микроскопия мазков из влагалища — обнаружение дрожжеподобных грибов и псевдогифов, pH влагалища 4-4,5, аминотест отрицательный (когда на выделения из влагалища добавляют щелочь – запаха несвежей рыбы не будет), при посеве отделяемого из влагалища на соответствующие питательные среды- наблюдается рост грибов (здесь можно оценить их видовую принадлежность, количество, чувствительность к тому или иному антибактериальному препарату). Имеются дополнительные (и дорогостоящие) методы подтверждения диагноза вульвовагинального кандидоза – иммунофлюоресцентная диагностика («CandidaSure»), реакции связывания комплимента, иммунологические исследования и экспресс-методы. В их основе чаще всего встречается реакция антиген-антитело, то есть, на патогенный микроорганизм (антиген), наша иммунная система вырабатывает защиту (антитело): антитело связывается с антигеном, нейтрализуя последний. Этот комплекс (антиген-антитело) и может быть идентифицирован этими методами диагностики, либо распознается только антитело.
Лечение молочницы
Проводится только под контролем специалиста, самолечение молочницы чревато переходом острой формы кандидозного кольпита, в хроническую, с частыми обострениями и трудным излечением.
Этапы лечения молочницы:
- Борьба с предрасполагающими факторами (рациональная антибиотикотерапия, поддержание и защита иммунной системы, личная гигиена)
- Диета (ограничение углеводов)
- Отказ от вредных привычек.
- Медикаментозное местное лечение молочницы (выбирают один препарат):
- Бутоконазол, 2% крем 5 г однократно- местно.
- Кетоконазол, свечи 400 мг, по 1 свече х 1 раз в день 3 либо 5 дней.
- Флуконазол, внутрь 150 мг однократно (Флюкостат).
- Итраконазол, внутрь по 200 мг х 2 раза в сутки 3 дня или 200мг (Ирунин) х 10 дней таблетки, которые вставляют глубоко во влагалище.
- Сертаконазол, 300 мг (1 свеча) однократно.
- Клотримазол, по 100 мг (1 таблетка во влагалище) в течение 7 дней.
- Миконазол: влагалищные свечи по 100 мг (1 свеча) на ночь 7 дней.
- Нистатин: влагалищные таблетки 100000 ЕД (1 свеча) ежедневно х 1 раз, перед сном, в течение 14 дней.
- Медикаментозное лечение хронической молочницы:
— системный антимикотик (итраконазол по 200 мг внутрь 2 раза в сутки 3 дня или флуконазол по 150 мг 1 раз в сутки в течение 3 дней) и
— местная терапия препаратами азолового ряда (чаще всего в течение 14 дней):
- кетоконазол (низорал) — Применяют по 400 мг/сут, в течение 5 дней;
- клотримазол (канестен) —Применяют в виде вагинальных таблеток, по 200—500мг в течение 6 дней;
- миконазол — по 250мг, 4 раза в сутки, 10—14 дней.
- бифоназол — 1 % крем, 1 раз в сутки на ночь, 2—4 недели;
- флуконазол — по 50-150мг 1 раз в сутки, от 7 до 14 дней;
- итраконазол (орунгал) — по 200 мг 1 раз/сут., 7 дней.
Несмотря на высокую эффективность местного лечения молочницы у многих пациенток через 1-3 месяца возникает рецидив (обострение). Это связано с приемом антибиотиков, которые изменяют нормальную микрофлору влагалища, сопутствующим сахарным диабетом, приемом оральных контрацептивов, беременностью (повышен уровнь гликогена в эпителии влагалища- хорошая среда для размножения грибов), увеличением числа инфицированных пациенток более патогенными (и более устойчивыми к традиционным способам лечения) видами грибов — C.pseudotropicalis, C.glabrata, C. parapsilosis.
Нужно ли лечить супруга пациентки от молочницы
Молочница — это не венерическое заболевание, и лечить супруга чаще всего не надо. Но бывают ситуации, когда у мужчины есть клинические проявления (симптомы зуда, раздражения и расчесы на половом члене, белые выделения, усиливающиеся после полового контакта) при подтвержденном диагнозе кандидоза у женщины. В этом случае схема лечения молочницы такая же, как для женщины. Только лечение проводится не местными препаратами, а для приема внутрь (Пимафуцин, по 100мг х1 таблетках 4 раза в день 10 дней).
Обычно мужчина не имеет симптомов данного заболевания, даже если женщина больна и проходит курс лечения. Если симптомы молочницы у мужчины возникнут, то следует обязательно обследовать его организм в целом для исключения инфекций, значимо снижающих иммунный надзор (таких как ВИЧ(СПИД), гепатиты В и С, острые лейкозы).
Что делать, чтобы предотвратить рецидив молочницы
Для того, чтобы предотвратить рецидив (обострение) заболевания, необходимо использовать:
— системный антимикотик (итраконазол по 200 мг внутрь или флуконазол по 150мг в первый день менструации в течение 6 месяцев, то есть 6 курсов);
— терапию местными препаратами 1 раз в неделю в течение 6 месяцев (препараты, которые используются в свечах для вагинального применения).
Контроль лечения молочницы
— При острой форме молочницы контроль лечения проводят через 7 дней после окончания лечения (сдают мазки и посевы на чувствительность микрофлоры к антибиотикам).
— При хроническом кандидозном кольпите оценку эффективности лечения выполняют в течение 3 менструальных циклов на 5-7 день цикла (как прекратились кровянистые выделения из половых путей после менструации- сдают мазки и посевы на чувствительность) .
В особенных случаях, например, лечение молочницы у беременных женщин — применяют местные противогрибковые препараты, такие как: Натамицин 100мг (пимафуцин) по 1 свече на ночь в течение 3-6 дней (препарат разрешен к применению у беременных женщин даже в первом триместре беременности, то есть до 12 недель), либо клотримазол по 1 вагинальной таблетке (100мг)х1раз в сутки на ночь, в течение 7 дней (препарат разрешен к применению у беременных дам только с 13 недель беременности).
Если больным пациентом является ребенок, то лечат молочницу по следующей схеме: флуконазол 2 мг на 1 килограмм массы тела ребенка- всю дозу однократно принимают внутрь запивая небольшим количеством воды.
Тем не менее, подробно описывая препараты для лечения кандидоза влагалища (молочницы), режимы их дозирования и курсы лечения- необходимо понимать, что все лечение должен контролировать врач. Ведь клиническая картина (симптомы заболевания) типичные для молочницы, характерны еще для очень многих патологических процессов во влагалище, например: бактериальный вагиноз, атрофичный (синильный) кольпит, бактериальный вагинит, хронический цервицит, лейкоплакия или краузов вульвы (влагалища), хламидийный цервицит, аднексит, гонорея, поэтому вопрос о лечении должен стоять только в кабинете врача, под тщательным лабораторным и клиническим контролем излеченности пациентки.
Источники:
http://onvenerolog.ru/molochnica/kakoj-vrach-lechit-kandidoz.html
http://lechim-prosto.ru/kakoj-vrach-lechit-molochnitsu.html
http://azbyka.ru/zdorovie/ginekolog-kak-pravilno-lechit-molochnicu